介護福祉士試験
対策教室
領域Ⅱ:介護
介護福祉士の役割や機能
介護が社会問題化した背景には、高齢化が進んだことがある
わが国は、1970(昭和45)年に、高齢化率7%を超え高齢化社会となった。さらに1994(平成6)年には高齢社会(高齢化率14%)、2007(平成19)年に超高齢社会(高齢化率21%)となり、急激な社会の変化と同時に少子高齢化が進んでいる。家族だけでの介護は困難となり、社会全体で介護サービスを利用するなど分担して支えることを介護の社会化という。
特定の産業分野に限って外国の人材を受け入れる「特定技能1号」に、介護業種が追加された
2018(平成30)年に出入国管理及び難民公認法が改正され、「特定技能1号」「特定2号」が創設され、2019(平成31)年「特定技能1号」対象に介護が加わった。介護福祉士有資格者においては在留資格「介護」も2017(平成29)年に創設、施行されている。
高齢者が尊厳を持って暮らす、その人らしい生活を自分の意思で送ることが重要である
「2015年の高齢者介護~高齢者の尊厳をさせるケアの確立にむけて~}では、①介護予防・リハビリテーションの充実、②生活の継続性を維持するための、新しい介護サービス体系、③新しいケアモデルの確立、④サービスの質の確保と向上の実現を課題としている。
日本介護福祉士会は、生涯研修体系の確立に向けた活動を行っている
日本介護福祉士会は、介護福祉士倫理綱領を採択し、介護福祉士としての倫理観を明記している。また、能力向上のため、生涯研修体系の確立に向けた活動、研修活動事業や学術研究事業、広報・普及・啓発に関する事業、介護や福祉に関する政策提言などを行っている。
※綱領(こうりょう)
1物事の最も大切なところ。要点。眼目。
2 政党や労働組合などの団体の政策・方針などの基本を示したもの。
※綱領(こうりょう)
1物事の最も大切なところ。要点。眼目。
2 政党や労働組合などの団体の政策・方針などの基本を示したもの。
介護福祉士は、名称独占の国家資格である
2007(平成19)年に「社会福祉士及び介護福祉士法」が改正され、介護福祉士の業務についての定義が更新された。
●介護福祉士の業務
①介護福祉士の名称を用いること(名称独占。試験に合格し必要事項を登記すると介護福祉士となる)
②専門的知識及び技術をもつこと
③身体や精神の障害のために日常生活を営むのに支障がある人を対象とすること
④利用者の心身の状況に応じた介護を行うこと
⑤利用者と利用者の家族に介護のについて指導すること
●介護福祉士の業務
①介護福祉士の名称を用いること(名称独占。試験に合格し必要事項を登記すると介護福祉士となる)
②専門的知識及び技術をもつこと
③身体や精神の障害のために日常生活を営むのに支障がある人を対象とすること
④利用者の心身の状況に応じた介護を行うこと
⑤利用者と利用者の家族に介護のについて指導すること
名称独占…「介護福祉士以外の人は介護福祉士を名乗ってはいけない」
業務独占…医師のように、「その資格を持っている人以外はその仕事をしてはいけない」
業務独占…医師のように、「その資格を持っている人以外はその仕事をしてはいけない」
介護福祉士には、福祉サービス関係者等との連帯保持義務が課せられている
「社会福祉士及び介護福祉士法」第47条第2項において、「業務をおこなうにあたっては…(中略)…福祉サービス関係者等との連携を保たなければならない」と規定されている。福祉サービス関係者等とは、福祉サービス関係者のほか、医師・看護師・保健師・言語聴覚士・作業療法士・理学療法士などの医療関係者も含まれる。
介護福祉士は、利用者の社会的自立、住環境の整備なども支援する
介護福祉士は、利用者を全人的に支援するために、利用者本位を基本とし、身辺の自立や精神的な自立のほか、社会的自立や住環境の整備も支援する。
介護福祉士には、誠実義務、信用失墜行為の禁止、秘密保持義務等が課せられている
「社会福祉士及び介護福祉士法」では、介護福祉士の義務等が規定されている。
第44条の2:誠実義務(利用者個人の尊厳を保持し、自立した日常生活を営むことができるよう、利用者の立場に立って誠実に業務を行う)
第45条:信用失墜行為の禁止(業務に関して知り得た利用者の秘密を漏らしてはならない)
第47条の2:資質向上の責務(知識・技能の向上に努める)
第44条の2:誠実義務(利用者個人の尊厳を保持し、自立した日常生活を営むことができるよう、利用者の立場に立って誠実に業務を行う)
第45条:信用失墜行為の禁止(業務に関して知り得た利用者の秘密を漏らしてはならない)
第47条の2:資質向上の責務(知識・技能の向上に努める)
介護予防の視点も大切である
介護福祉士の業務には、現在は要介護状態でない人の介護予防も含まれる。高齢者の場合は、加齢に伴って身体機能が低下するので、要介護状態にならないよう予防の観点をもって支援する。
理解度チェック
日本は、2000年代に入り高齢化社会となった。
×
高齢化社会になったのは、高齢化率7%を超えた1970年である。2007年には高齢化率21%を超え、超高齢社会となった。
高齢化社会になったのは、高齢化率7%を超えた1970年である。2007年には高齢化率21%を超え、超高齢社会となった。
介護福祉士でない者であっても、介護福祉士に相当する技術や経験を有していれば、介護福祉士を名乗ることができる。
×
介護福祉士は名称独占の資格であり、介護福祉士でない者は、その名称を使用してはならない。
介護福祉士は名称独占の資格であり、介護福祉士でない者は、その名称を使用してはならない。
介護の基礎
ノーマライゼーションの考え方は、バンク―ミケルセンが提唱した
ノーマライゼーションの理念は、障害がある人も障害のない人と同様に、普通(ノーマル)の生活が保障されることである。デンマークの知的障害児の親の会の運動から始まり、バンク―ミケルセンが提唱した。その後スウェーデンのニィリエが8つの原理に整理した。
利用者の生活の質(QOL)の向上をめざし、支援していく
介護従事者は、利用者が自立した生活を営み、自己実現を図ることができるよう、ADL(日常生活動作)の自立に必要な介護を行う。また、QOLを向上させるように、利用者が社会的な役割を持ち、他者との交流や社会参加を積極的に行えるよう支援する。利用者のADLやQOLの向上のために何が必要かを理解するためには、生活史やさまざまな側面をとらえる必要がある。
国際生活機能分類(ICF)は、国際障害分類(ICIDH)を発展させて作成された
国際性生活機能分類(ICF)は、2001(平成13)年に世界保健機構(WHO)で採択された。それまで用いられてきた国際障害分類(ICIDH)では、障害を機能障害・能力障害・社会的不利の3段階に分けていた。ICFはこれを発展させ、障害当事者の参加を得て検討された。人間の生活機能を心身機能・身体構造、活動、参加の3側面から統合モデルとして包括的にとらえ、障害とは、これらについて何らかの問題を抱えた城代であるとした。
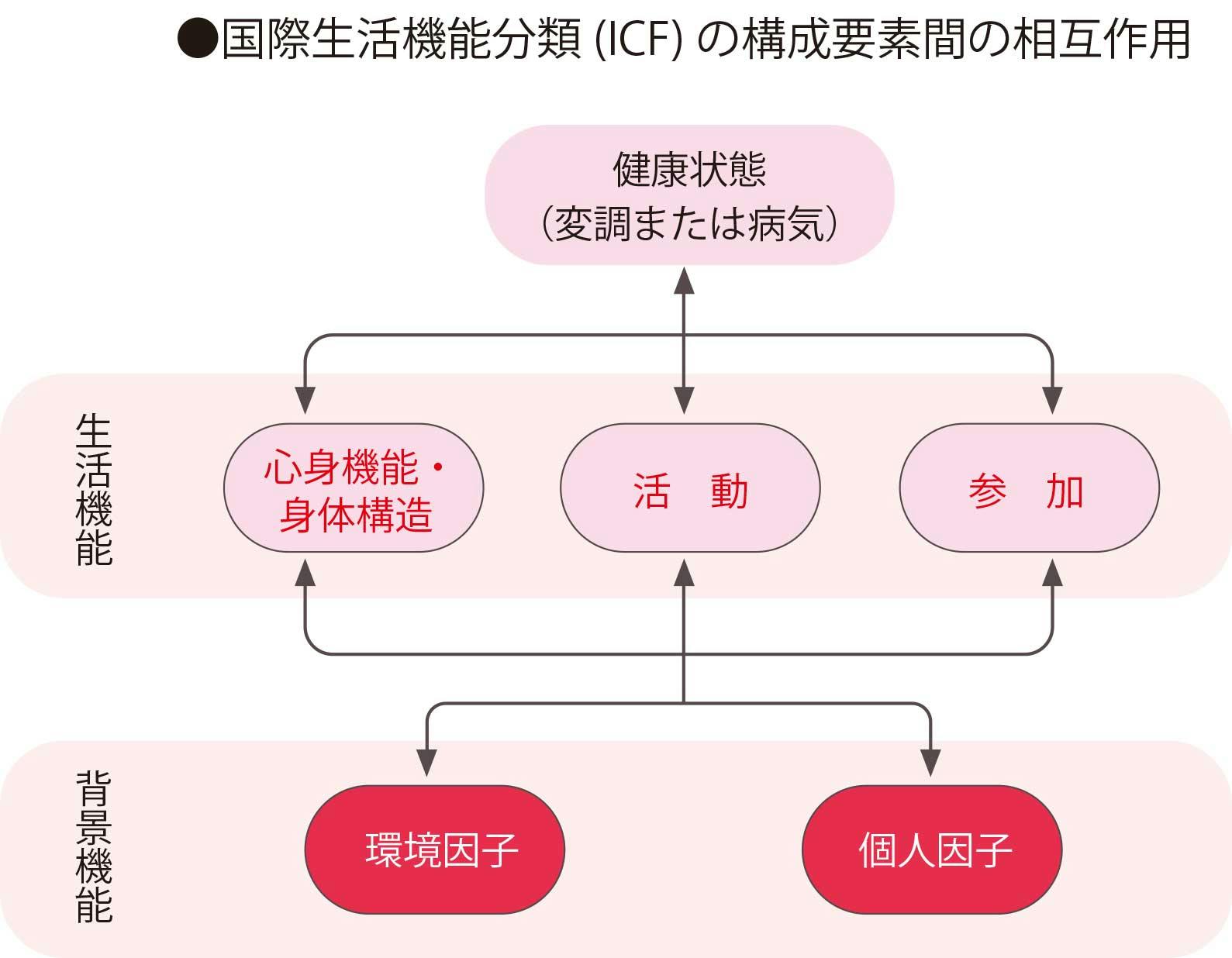
交際生活機能分類の生活機能は、心身機能・身体構造、活動、参加で構成される
国際生活機能分類は、大きく①健康状態、②生活機能、③背景因子の3レベルで構成されている。

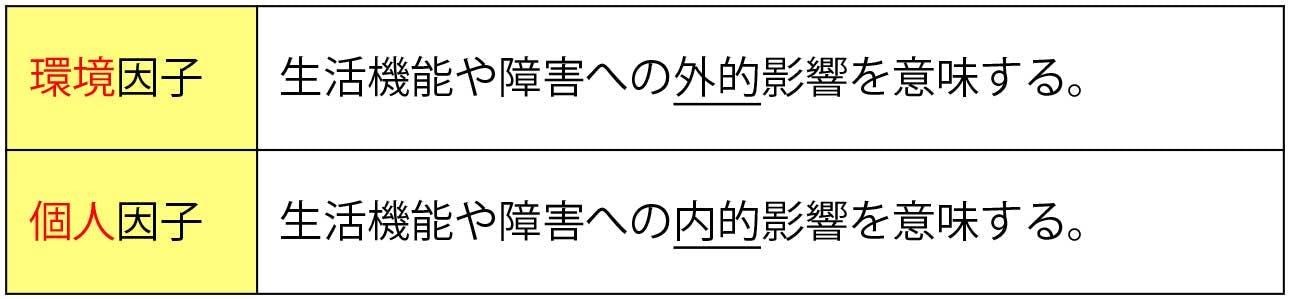
国際生活機能分類の背景因子は、環境因子と個人因子である
環境因子には、生活環境や介護者などが含まれ、個人因子には、性別や性格などが含まれる。
WHO(世界保健機構)では、リハビリテーションを4つの領域に分類している
《リハビリテーションの4つの領域》
①医学的リハビリテーション
②社会リハビリテーション
③教育リハビリテーション
④職業リハビリテーション
リハビリテーションという言葉は、名誉回復や公民権回復の意味もあります。単なる機能回復訓練ではなく「全人間的復権」を目指すものです。
①医学的リハビリテーション
②社会リハビリテーション
③教育リハビリテーション
④職業リハビリテーション
リハビリテーションという言葉は、名誉回復や公民権回復の意味もあります。単なる機能回復訓練ではなく「全人間的復権」を目指すものです。
医学的リハビリテーションの過程は、急性期、回復期、維持期に区分される
維持期のリハビリテーションを包含する概念として、地域リハビリテーションがある。維持期のリハビリテーションは、介護保険の介護老人保健施設、訪問リハビリテーションや通所リハビリテーション(デイケア)などの利用によって実施される。
医学的リハビリテーションには、理学療法や作業療法などがある
理学療法には、関節可動域訓練、筋力強化訓練、歩行訓練、全体調整訓練、チルトテーブル訓練※
などがあり、作業療法には、日常生活活動訓練や家事動作訓練などがある。
※チルトテーブル訓練とは、姿勢の変化に応じて血管を適切に収縮または拡張させるための再訓練のことです。
参照サイト/MSDマニュアル家庭版
などがあり、作業療法には、日常生活活動訓練や家事動作訓練などがある。
※チルトテーブル訓練とは、姿勢の変化に応じて血管を適切に収縮または拡張させるための再訓練のことです。
IADLは、ADLの動作を応用した日常生活上のより複雑な活動である
ADL(日常生活動作)よりもっとも複雑な、道具や手段を使って行う日常の生活に必要な動作を、IADL(
)という。具体的には、電話を使う、乗り物に乗って出かける、買い物をする、金銭管理をする、薬を飲むなどである。
)という。具体的には、電話を使う、乗り物に乗って出かける、買い物をする、金銭管理をする、薬を飲むなどである。
利用者の自立した生活は、利用者自身のもっている潜在能力に着目し自立支援する
介護の基本理念は、自立支援と尊厳の保持のために自助努力し、尊厳をもって暮らすことの実現である。介護従事者は、利用者の残存能力を活用して、利用者の介護度が重くならないように努めることが重要である。自分でできることは自分で行えるよう支援する方法が望ましい。
ケアマネジメントでは、利用者本位およびチームアプローチの徹底が重要視される
介護支援専門員は、ケアマネジメントを行うにあたり、利用者本位の徹底、チームアプローチの徹底、居宅サービス計画に基づくサービス実施状況のモニタリング(1か月に1回利用者と面談)と計画の修正、サービス実施体制におけるマネジメントの情報提供と秘密保持、社会幻視の開発などを行うとされる。
理解度チェック
ノーマライゼーションとは、障害者や高齢者などの支援を必要する人々を訓練して、できるだけ援助なしに生活できるようにすることである。
×
ノーマライゼーションとは、障害がある人も障害がない人と同様に普通の生活が保障されるという概念である。
ノーマライゼーションとは、障害がある人も障害がない人と同様に普通の生活が保障されるという概念である。
国際生活機能分類(ICF)は、国際障害分類(ICDH)を発展させ、障害当事者の参加を得て検討ののち、採択された。
〇
2001(平成13)年 WHO発表の国際生活機能分類(ICF)は、1980(昭和55)年 WHO発表の国際障害分類(ICIDH)の改訂版である。
2001(平成13)年 WHO発表の国際生活機能分類(ICF)は、1980(昭和55)年 WHO発表の国際障害分類(ICIDH)の改訂版である。
リハビリテーションとは、その人が再び人間らしく生きることのできる「全人間的復権」を目標とした考え方である。
〇
WHOが明記したリハビリテーションの領域には、医学的、社会、教育、職業の4つがある。
WHOが明記したリハビリテーションの領域には、医学的、社会、教育、職業の4つがある。
介護サービス
居宅サービス計画は、居宅介護支援事業所において介護支援専門員が作成する
居宅サービス計画の作成にあたって実施されるアセスメントは、利用者の居宅を訪問し、利用者及び利用者の家族との面接によって行わなければならない。居宅サービス計画は、利用者自身で作成することもできる。
介護支援専門員は、居宅サービス事業者等に介護サービス計画の提出を求める
居宅介護支援事業所の介護支援専門員は、居宅サービス計画に位置付けた居宅サービス事業者等に対し、そのサービスの介護サービス計画の提出を求める。また、居宅介護支援事業者は、地域ケア会議から対象者の検討をするために資料、情報提供、意見の開陳などの求めがあった場合、これに協力するうよう努めなけらばならない。これは、介護予防支援も同様である。
介護保険の訪問介護の支援内容は、身体介護と生活援助に大別できる
訪問介護の支援は身体介護と生活支援に分けられ、サービス提供責任者が作成した訪問介護計画に基づき、訪問介護員が利用者宅を訪問して行う。

介護保険による訪問介護の生活援助は、利用者本人に係るものに限られる
直接本人の援助に該当しない行為、日常生活の援助に該当しない行為は、訪問介護の生活援助の範囲に含まれない。

居宅療養管理指導は、居宅要介護者について行われる療養上の管理及び指導等をいう
居宅療養管理指導は、通院が困難な要介護者について病院、診療所または薬局の、医師、歯科医師、薬剤師、歯科衛生士、管理栄養士、医療機関や訪問看護ステーションの訪問看護師などにより行われる療養上の管理及び指導をいう。
訪問入浴介護は、浴槽を提供して入浴介護を行う居宅サービスである
訪問入浴介護は、自宅に利用できる浴室がないなど、居宅での入浴が困難な要介護者を対象に、浴槽を提供して入浴介護を行う居宅サービスである。自宅の浴室を使用して入浴が可能な要介護者は、訪問介護の身体介護を利用して、入浴介護を受けることになる。訪問入浴介護のサービス提供体制は、看護職員1名と介護職員2名を基本としている。
訪問看護は、主治医の指示に基づき行われる
訪問看護の開始時には主治医が記載した「訪問看護指示書」が必要であり、有効期間は、1か月から6か月である。サービスの内容は、褥瘡の処置やカテーテルの管理、療養指導、リハビリテーション、ターミナルケアなど。
サービスの提供者は、保健師、看護師、准看護師のほか、理学療法士、作業療法士など。
サービスの提供者は、保健師、看護師、准看護師のほか、理学療法士、作業療法士など。
看護小規模多機能型居宅介護が創設され、医療ニーズの高い要介護者にサービスの充実が図られた
2012(平成24)年に創設された地域密着型サービスである。医療ニーズの高い要介護者に看護と介護サービスが連携して役割分担したケア体制がとれる。医療ニーズの高い要介護者の状況に応じて居宅(訪問)、通いまたは短期間の宿泊の組合せにより住み慣れた地域で暮らせる。
通所介護は、利用者の家族の身体的・精神的負担を軽減する効果もある
通所介護は利用者の社会的な孤立感を解消させ、心身機能を維持する効果がある。さらに、家族介護者を介護から定期的に一定期間開放することができるため、介護負担を軽減する効果もある。
療養通所介護は、地域密着型サービスに移行した
療養通所介護は、これまで居宅サービスの通所介護の中に位置づけられていたが、2016(平成28)年4月から地域密着型通所介護が創設されたことに伴い、地域密着型サービスの地域密着型通所介護の中に位置づけられることになった。
療養通所介護事業所の利用定員は9人以下から18人以下に変更となっています。(2018(平成30)年4月から)
通所介護は、利用定員が19人以上のデイサービスセンターなどでサービスを提供する
通所介護系のサービスには、居宅サービスに位置づけられている通所介護のほか、地域密着型サービスに位置づけられている認知症対応型通所介護や地域密着型通所介護などがある。
通所介護は、利用定員が19人以上のデイサービスセンターなどでサービスを提供するのに対し、地域密着型通所介護は、利用定員が18人以下のデイサービスセンターなどでサービスを提供する。
通所介護は、利用定員が19人以上のデイサービスセンターなどでサービスを提供するのに対し、地域密着型通所介護は、利用定員が18人以下のデイサービスセンターなどでサービスを提供する。
通所介護は、居宅要介護者に対して、介護、日常生活の世話機能訓練を行う
通所介護では、利用者がデイサービスセンターなどに通い、その施設において入浴、排泄、食事等の介護その他日常生活上の世話、機能訓練が行われる。また、利用者の家族の負担軽減という効果も期待できる。
通所リハビリテーションを実施する事業者は、介護老人保健施設、病院、診療所である
通所リハビリテーションとは、主治医がサービスの利用が必要であると認めた居宅要介護者について、介護老人保健施設、病院、診療所などに通わせ、その心身の機能の維持回復を図り、日常生活の自立を助けるために行われる理学療法、作業療法その他の必要なリハビリテーションを行うサービスをいう。
短期入所生活介護の対象は、一時的に居宅での日常生活に支障がある要介護者である
短期入所生活(ショートステイ)は、①利用者の心身状況、②利用者の家族の疾病、冠婚葬祭、出張等、③利用者の家族の身体・精神的負担により、一時的に居宅において日常生活を営むのに支障がある要介護者を対象としている。
短期入所生活介護計画は、概ね4日間以上継続して短期入所する利用者に対して作成される。
短期入所生活介護計画は、概ね4日間以上継続して短期入所する利用者に対して作成される。
特定施設入居者生活介護では、介護支援専門員である計画作成担当者を配置する
特定施設とは、有料老人ホーム、軽費老人ホーム、養護老人ホームをいう。特定施設では、介護支援専門員である計画作成担当者を配置しなければならない。
福祉用具貸与とは、厚生労働大臣が定める福祉用具のレンタルサービスをいう
福祉用具のうち、身体や環境の変化に合わせて変更できた方が便利である物がレンタルの対象となっている。また、手すりとスロープは、工事が鞆わない場合はレンタルできるが、工事が必要な場合は住宅改修で扱う。
●福祉用具貸与の対象13種目
①車いす
②車いす付属品
③特殊寝台
④特殊寝台付属品
⑤手すり
⑥床ずれ予防用具
⑦体位交換機
⑧歩行器
⑨スロープ
⑩歩行補助杖
⑪認知症老人徘徊感知機器
⑫移動用リフト(つり具部分を除く)
⑬自動排泄処理装置
①車いす
②車いす付属品
③特殊寝台
④特殊寝台付属品
⑤手すり
⑥床ずれ予防用具
⑦体位交換機
⑧歩行器
⑨スロープ
⑩歩行補助杖
⑪認知症老人徘徊感知機器
⑫移動用リフト(つり具部分を除く)
⑬自動排泄処理装置
特定福祉用具販売とは、福祉用具のうち入浴または排泄に使用するものの販売である
福祉用具のうち、入浴や排泄に用いられるなど、貸与になじまないものを販売する。
●特定福祉用具販売の対象5種目
①腰掛便座
②自動排泄処理装置の交換可能部品
③簡易浴槽
④入浴補助用具
⑤移動用リフトのつり具部分
①腰掛便座
②自動排泄処理装置の交換可能部品
③簡易浴槽
④入浴補助用具
⑤移動用リフトのつり具部分
福祉用具サービスを利用する際には、福祉用具サービス計画を作成する
福祉用具サービス計画は、福祉用具専門相談員が作成する。福祉用具貸与の場合には福祉用具貸与計画を作成し、特定福祉用具販売の場合には特定福祉用具販売計画を作成する。
利用者が福祉用具貸与と特定福祉用具販売を両方利用している場合には、双方の計画を一体のものとして作成しなければならない。
利用者が福祉用具貸与と特定福祉用具販売を両方利用している場合には、双方の計画を一体のものとして作成しなければならない。
小規模多機能型居宅介護事業所の登録定員は29人以下とする
小規模多機能型居宅介護事業所には、登録定員、通いサービスや宿泊サービスの利用定員が定められている。

介護老人保健施設では、通所リハビリテーション等の提供も可能である
介護老人保健施設は、開設時に都道府県知事の許可が必要である。介護老人保健施設では、通所リハビリテーション等の提供も可能である。
介護保険施設サービスは、計画担当介護支援専門員が作成する施設サービス計画に基づき提供される。
介護保険施設サービスは、計画担当介護支援専門員が作成する施設サービス計画に基づき提供される。
高齢者でも障害者でも利用できる、共生型サービスが新設された
障害者総合支援法のサービスを受けていた利用者は、65歳になると介護保険制度へ移行し、これまで利用していた障害福祉サービス事業所を利用できなくなっていたが、2018(平成30)年より共生型サービスの指定を受けると、引き続きなじみのあるサービスを受けられるようになった。訪問、通所、ショートステイが対象である。
介護保険の施設サービスを受けられるのは、要介護者に限られている
介護保険が提供する施設サービスには、介護老人福祉施設(いわゆる特別養護老人ホーム)と介護老人保健施設と介護療養型医療施設がある。そのうち介護療養型医療施設は2024年3月に廃止される予定で、その受け皿として介護医療院が2018(平成30)年4月より新設された。これら3施設を利用できるのは要介護者のみとなっている。
介護老人福祉施設の新規入所者は、原則として要介護3以上の者に限定されている
介護老人福祉施設の入所対象は、2014(平成26)年の法改正により、新規入所者については、原則として要介護3以上(従来は要介護1以上)の者に限定された。
施設入所をするかは、本人の意思を尊重する
援助の基本は利用者の自己選択・自己決定である。施設入所については、周囲はそれが最良であると考えても、本人にとっては、生活が全く変わってしまう重大な決定である。助言をしつつ、本人の意思を尊重することが大切である。
定期巡回・随時対応型訪問介護看護は、訪問介護と訪問看護が連携して対応する
地域密着型サービスのひとつである。訪問介護と訪問看護が密接に連携しながら日中・夜間をとおして、定期巡回訪問と随時の対応を行う。
夜間対応型訪問介護は、3種類のサービスを一括して提供する地域密着型サービスである
夜間対応型訪問介護は、定期巡回サービス、オペレーションセンターサービス、随時訪問サービスを一括して提供する地域密着型サービスである。
サービス提供時間は、夜間対応型訪問型訪問介護事業所ごとに設定することができるが、最低限22時から6時までの間は含めなければならない。
サービス提供時間は、夜間対応型訪問型訪問介護事業所ごとに設定することができるが、最低限22時から6時までの間は含めなければならない。
認知症対応型共同生活介護は、1ユニットあたりの入居定員は5人以上9人以下である
認知症対応型共同生活介護事業所(グループホーム)は、原則最大2ユニットまで(必要と認められる場合は3ユニット)運営できる。また、居室、居間、食堂、台所、浴室、消火設備などの設備を整備する必要がある。1居室の定員は、原則として1人であるが、利用者の処遇上必要と認められる場合には2人とすることができる。
理解度チェック
居宅サービス計画を計画するに際のアセスメントでは、利用者とのみ面接を行う。
×
利用者だけでなく、利用者の加須L区とも面談を行わなければならない。
利用者だけでなく、利用者の加須L区とも面談を行わなければならない。
訪問介護では、利用者本人以外の家族に係る洗濯等の舵も保険給付の対象となる。
×
訪問介護では、利用者本人に対する支援についてのみ、保険給付の対象となる。
訪問介護では、利用者本人に対する支援についてのみ、保険給付の対象となる。
療養通所介護は、居宅サービスに位置づけられる。
×
療養通所介護は、2016(平成28)年4月から地域密着型サービスの地域密着通所介護の中に位置づけられている。
療養通所介護は、2016(平成28)年4月から地域密着型サービスの地域密着通所介護の中に位置づけられている。
通所リハビリテーションを実施できる事業者は、病院、診療所、指定介護老人福祉施設にかぎられている。
×
通所リハビリテーションを実施できる事業者は、病院、診療所、介護老人保健施設にかぎられている。
通所リハビリテーションを実施できる事業者は、病院、診療所、介護老人保健施設にかぎられている。
介護保険を使って福祉用具を購入する場合には、福祉用具貸与計画が必要である。
×
この場合、特定福祉用具販売計画が必要である。
この場合、特定福祉用具販売計画が必要である。
小規模多機能型居宅介護事業所の登録定員は30人以下にしなければならない。
×
小規模多機能型居宅介護事業所の登録定員は29人以下にしなければならない。
小規模多機能型居宅介護事業所の登録定員は29人以下にしなければならない。
介護老人福祉士越の新規入所者は、原則として要介護3以上の者に限られる。
〇
介護老人福祉施設の新規入所者は、2014(平成26)年の法改正により、原則として要介護3以上の者に限定された。
介護老人福祉施設の新規入所者は、2014(平成26)年の法改正により、原則として要介護3以上の者に限定された。
介護実践における連携
社会福祉施設等における「非常災害時に関する具体的な計画」には、年に2回以上避難、救出訓練が義務付けられている
災害時の社会福祉施設は、入所者の安全確保やケアの継続と要援護者の受入れ、居宅サービス利用の安否確認、避難支援、地域の救援活動の取組が求められている。
チームアプローチでは、介護従事者以外との連携も必要となる
チームアプローチでは、医療関係者、福祉サービス関係者などのさまざまな職種との連携が必要となる。

公認心理士は、公認心理士法に基づいた心理職初の国家資格である
公認心理士は、心理的支援が必要な利用者の心理状態を観察、分析し、心理に関する相談、助言、指導などを行う。2018(平成30)年より国家資格に加わった。
介護実践の際は、多職種が専門性を発揮し、利用者を支えるための連携により効果的なサービスを提供し、総合的にアプローチを実践する。
介護実践の際は、多職種が専門性を発揮し、利用者を支えるための連携により効果的なサービスを提供し、総合的にアプローチを実践する。

理学療法士は、主に基本的動作能力の回復を図るため、理学療法を行う
●リハビリテーション関係専門職の主な業務

地域包括センターには、保健師、社会福祉士、主任介護支援専門員が配置される
地域包括支援センターには、保健師、社会福祉士、主任介護支援専門員が配置される。
なお、地域包括支援センターの適切な運営を確保するため、各市町村に地域包括支援センター運営協議会が設置されており、地域包括支援センターに対して意見を述べることや、指定介護予防支援の委託に関する話し合いなどを行う。
なお、地域包括支援センターの適切な運営を確保するため、各市町村に地域包括支援センター運営協議会が設置されており、地域包括支援センターに対して意見を述べることや、指定介護予防支援の委託に関する話し合いなどを行う。
地域ケア会議は、地域包括ケアシステムの実現に向けた手法の1つである
地域ケア会議は、高齢者個人に対する支援の充実と、それを支える社会基盤の設備とを同時に進めていく、地域包括ケアシステムの実現に向けた手法で、市町村に設置の努力義務が課されている。市町村や地域包括支援センターが主催し、自治体職員、介護支援専門員、介護事業者、民生委員、医師、看護師、薬剤師、管理栄養士など、課題に合わせて必要な専門職が参加して行う。
理解度チェック
チームアプローチでは、医療関係者や福祉サービス関係者などど連携
を図る。
〇
チームアプローチをとることにより、効果的で有効な援助支援を行うことができる。
チームアプローチをとることにより、効果的で有効な援助支援を行うことができる。
市町村は、地域ケア会議を設置するように努めなければならない。
〇
市町村に対しては、地域ケア会議を設置するように努めなければならないという、努力義務を課している。
市町村に対しては、地域ケア会議を設置するように努めなければならないという、努力義務を課している。
介護福祉士の倫理
『日本介護福祉会倫理綱領』に、介護福祉士としての倫理観が明記されている
日本介護福祉士会倫理綱領
前文
私たち介護福祉士は、介護福祉ニーズを有するすべての人々が、住み慣れた地域において安心して老いることができ、そして暮らし続けていくことのできる社会の実現を願っています。
そのため、私たち日本介護福祉士会は、一人ひとりの心豊かな暮らしをさせる介護福祉の専門職として、ここに倫理綱領を定め、自らの専門的知識・技術及び倫理的自覚をもって最善の介護福祉サービスの提供に努めます。
(利用者本位・自立支援)
1.介護福祉士はすべての人々の基本的人権を擁護し、一人ひとりの住民が心豊かな暮らしと老後が送れるよう利用者本位の立場から自己決定を最大限尊重し、自立に向けた介護福祉サービスを提供していきます。
(専門的サービスの提供)
2.介護福祉士は、常に専門的知識・技能の研鑽に励むとともに、豊かな感性と的確な判断力を培い、深い洞察力をもって専門的サービスの提供に努めます。
また、介護福祉士は、介護福祉サービスの質的向上に努め、自己の実施した介護福祉サービスについては、常に専門職としての責任を負います。
(プライバシーの保護)
3.介護福祉士は、プライバシーを保護するため、職務上知り得た個人の情報を守ります。
(総合的サービスの提供と積極的な連携、協力)
4.介護福祉士は、利用者に最適なサービスを総合的に提供していくため、福祉、医療、保健その他関連する業務に従事する者と積極的な連携を図り、協力して行動します。
(利用者ニーズの代弁)
5.介護福祉士は、暮らしを支える視点から利用者の真のニーズを受け止め、それを代弁していくことも重要な役割であると確認したうえで、考え、行動します。
(地域福祉の推進)
6.介護福祉士は、地域において生じる介護問題を解決していくために、専門職として常に積極的な態度で住民と接し、介護問題に対する深い理解が得られるように努めるとともに、その介護力の強化に協力していきます。
(後継者の育成)
7.介護福祉士は、すべての人々が将来にわたり安心して質の高い介護を受ける権利を享受できるよう、介護福祉士に関する教育水準の向上と後継者の育成に力を注ぎます。
前文
私たち介護福祉士は、介護福祉ニーズを有するすべての人々が、住み慣れた地域において安心して老いることができ、そして暮らし続けていくことのできる社会の実現を願っています。
そのため、私たち日本介護福祉士会は、一人ひとりの心豊かな暮らしをさせる介護福祉の専門職として、ここに倫理綱領を定め、自らの専門的知識・技術及び倫理的自覚をもって最善の介護福祉サービスの提供に努めます。
(利用者本位・自立支援)
1.介護福祉士はすべての人々の基本的人権を擁護し、一人ひとりの住民が心豊かな暮らしと老後が送れるよう利用者本位の立場から自己決定を最大限尊重し、自立に向けた介護福祉サービスを提供していきます。
(専門的サービスの提供)
2.介護福祉士は、常に専門的知識・技能の研鑽に励むとともに、豊かな感性と的確な判断力を培い、深い洞察力をもって専門的サービスの提供に努めます。
また、介護福祉士は、介護福祉サービスの質的向上に努め、自己の実施した介護福祉サービスについては、常に専門職としての責任を負います。
(プライバシーの保護)
3.介護福祉士は、プライバシーを保護するため、職務上知り得た個人の情報を守ります。
(総合的サービスの提供と積極的な連携、協力)
4.介護福祉士は、利用者に最適なサービスを総合的に提供していくため、福祉、医療、保健その他関連する業務に従事する者と積極的な連携を図り、協力して行動します。
(利用者ニーズの代弁)
5.介護福祉士は、暮らしを支える視点から利用者の真のニーズを受け止め、それを代弁していくことも重要な役割であると確認したうえで、考え、行動します。
(地域福祉の推進)
6.介護福祉士は、地域において生じる介護問題を解決していくために、専門職として常に積極的な態度で住民と接し、介護問題に対する深い理解が得られるように努めるとともに、その介護力の強化に協力していきます。
(後継者の育成)
7.介護福祉士は、すべての人々が将来にわたり安心して質の高い介護を受ける権利を享受できるよう、介護福祉士に関する教育水準の向上と後継者の育成に力を注ぎます。
利用者一人ひとりの生き方を尊重する
社会福祉法において福祉サービスの基本的理念として規定されているように、介護福祉などの介護従事者には、個人の尊厳を尊重することが求められる。具体的には、利用者自身の生き方・生活の方法を尊重した介護を行うことが必要である。
利用者の自立した生活の実現を、積極的に支援する
利用者が、可能な限り、その人らしい自立した生活を送ることができるように、日常生活動作(ADL)の自立と生活の質(QOL)の向上を支援する。そのためには、利用者の価値観やニーズを把握するように努めることが大切である。
利用者の自己選択、自己決定を尊重する
『日本介護福祉会倫理綱領』では、介護福祉士は利用者本位の立場から「自己決定を最大限尊重」する、と言明している。
自分の価値観で利用者を批判してはならない
利用者の「その人らしい生活」を支援することが、介護従事者の基本である。したがって、利用者自身の価値観に沿った支援が求められるのであって、介護従事者の買いt間をもとに利用者を批判するなどの価値観の押し付けをしてはならない。
利用者の身体機能の維持・改善、精神活動の向上に努める
介護従事者は、利用者の自立した生活のために身体機能の維持・改善を支援すること、さらにその人らしい質の高い生活のために、精神活動の向上をサポートすることが必要である。
たとえ重度の障害があっても、利用者の社会参加を促す
障害者基本法の理念にもあるように、介護従事者は障碍者の自立と社会参加を支援することが大切である。利用者に重度の障害がある場合には、社会参加をするためにはさまざまなバリアが存在するが、利用者本人の自己実現に向けて社会参加を支援する。
優しさだけでなく、専門的知識・技術が必要である
介護従事者には基本として優しさが、求めらるが、それだけでは不十分である。『日本介護福祉会倫理綱領』の前文にもあるように、介護福祉士は、介護福祉の専門職として、専門的知識、専門的技術、倫理的自覚をもってサービスを提供すべきである。
家族が利用者と精神的な関わり合いをもてるように支援する
家族介護にかかる介護負担は相当大きいものとなっている。介護従事者は、家族介護者の心情を理解し、アドバイスをすることで、家族の精神的な負担感を軽くし、家族が利用者と精神的にかかわれる余裕を持てるように支援する。
スーパービジョンの機能には、教育的機能、管理的機能、支持的(援助的)機能がある
介護従事者は、専門職としての知識、技術、価値観について各々で研鑽を積むことが大切である。さらに問題を一人で抱え込まず、スーパービジョンによって熟練の専門職から教育的な指導を受け、自分では気づかなかったことに気づき、能力を向上させるとともに、介護業務に対して意欲を高めることが大切である。
※スーパービジョン( Supervision/教育)とは、対人援助職者(スーパーバイジー)が指導者(スーパーバイザー)から教育を受ける過程である。指導者が援助者と規則的に面接を行い、継続的な訓練を通じて専門的スキルを向上させることを目的としている。
※スーパービジョン( Supervision/教育)とは、対人援助職者(スーパーバイジー)が指導者(スーパーバイザー)から教育を受ける過程である。指導者が援助者と規則的に面接を行い、継続的な訓練を通じて専門的スキルを向上させることを目的としている。
初回面接時の言葉や表情が、利用者との関係に影響する
初めて利用者と接したときに、信頼関係(ラポール)の構築につながる印象を与えられるか、不信感を持たれるかによって、その後の支援の関係は異なってくる。初回面接においては、利用者のニーズや心情を受け止め、理解するように努める。自立生活の支援を行うためには、利用者がどこまで自分でできるかを確認し、利用者の残存機能を引きだす支援をする。
主治医と相談する場合、本人の同意を得てから行う
支援は利用者本人の意思を尊重することが基本である。医師や医療関係者との連携が必要な場合には、介護従事者や行政が決定するのではなく、利用者や家族の同意を得る。
あくまで利用者の意思を尊重すること。介護従事者の独りよがりではいけないのです。
利用者の権利を擁護する仕組みとして、成年後見制度や苦情解決制度などがある
認知症高齢者など、サービスの利用に不利が生じる可能性のある利用者のため、成年後見制度や苦情解決制度などが整備されている。
利用者のプライバシーや個人情報は適正に取り扱うことが重要である
介護従事者は、利用者や家族のプライバシーに深く関わり、個人情報を知り得る立場にあるため、この保護が重要である。
個人情報保護法では、個人情報を扱う企業・団体、自治体などに対して、個人情報の適正な管理、利用目的の明確化、不正取得の禁止などが定められているほか、本人による情報の掲示、訂正、削除等の権利行使も認めている。
個人情報保護法では、個人情報を扱う企業・団体、自治体などに対して、個人情報の適正な管理、利用目的の明確化、不正取得の禁止などが定められているほか、本人による情報の掲示、訂正、削除等の権利行使も認めている。
理解度チェック
『日本介護福祉士会倫理綱領』には、介護福祉士に関する教育水準の向上と後継者の育成に力を注ぐことが含まれている。
〇
『日本介護福祉士会倫理綱領』には、後継者の育成のほか、利用者本位・自立支援、専門的サービスの提供、プライバシーン保護、利用者ニーズの代弁などが明記されている。
『日本介護福祉士会倫理綱領』には、後継者の育成のほか、利用者本位・自立支援、専門的サービスの提供、プライバシーン保護、利用者ニーズの代弁などが明記されている。
介護従事者の価値観をもとに、利用者の支援を行う。
×
利用者の価値観に沿った支援をすることが、介護従事者の基本である。
利用者の価値観に沿った支援をすることが、介護従事者の基本である。
初回面接時には、利用者のニーズや心情を受け止め、理解することが大切である。
〇
自立生活の支援を行うためには、利用者がどこまで自分でできるかを確認し、利用者の残存機能を引き出す支援をする。
自立生活の支援を行うためには、利用者がどこまで自分でできるかを確認し、利用者の残存機能を引き出す支援をする。
介護現場の安全管理
利用者の安全確保のため、利用者を観察し状況を把握する技能が必要となる
介護従事者は、自分の五感を使って利用者の状況を観察し、利用者に異常を発見した場合、状況に応じて医療関係者等に連絡・相談する。医療の専門家ではないので勝手に判断しない。

薬の使用を勝手に中止してはいけない
降圧剤や抗精神病薬は一定量を継続して服用することが必要なので、調子がよいからといって服薬をやめることは危険である。
インフルエンザでは、全身の倦怠感が強い
インフルエンザは、全身倦怠感のほか、高熱、関節の痛みなどの症状が出る。
高齢者等の免疫力が低下した患者の場合は重い症状になることが多い。感染力が強いので、院内感染等に注意が必要である。
高齢者等の免疫力が低下した患者の場合は重い症状になることが多い。感染力が強いので、院内感染等に注意が必要である。
ノロウイルスによる食中毒は、冬に発生しやすい
ノロウイルスによる食中毒は、夏よりも冬に多く発生する。二枚貝などを十分加熱しない場合に起こりやすい。患者の吐しゃ物や便等の排泄物から二次感染を起こすので注意が必要である。
利用者の感染症予防を図り、介護従事者自身が感染源とならないようにする
利用者の免疫力・抵抗力が低下していることが多い。そのため、感染しやすいので、介護従事者は利用者の感染予防のために、清潔や湿度・温度などの環境に配慮する。それと同時に、介護従事者自身が感染の媒体とならないように、手洗い・うがい、マスク・エプロン・手袋の着用を励行し、自分自身も感染症予防を心がける。
標準予防策では、あらゆる人の血液や体液などには感染症があると捉えて扱う
標準予防策(スタンダード・プリコーション)は、すべての人が感染症にかかる可能性があると考え、あらゆる人の血液、体液、分泌物、創傷のある皮膚、粘膜には感染性があると捉えて扱うことを基本としている。
感染症の有無に関係なく、すべての利用者に対するケアの際に必要な共通の予防策である。
感染症の有無に関係なく、すべての利用者に対するケアの際に必要な共通の予防策である。
介護従事者は、自分自身の心と身体の調子を整えることが必要である
●介護従事者の健康管理の基本
・腰痛などの予防のため、負担の少ない筋肉の使い方
(ボディメカニクス)をする
・筋力を鍛えるよう心がける
・十分な睡眠と休養をとる
・ストレスをうまく解消する
・栄養バランスのとれた食事を摂る
・規則正しい生活を心がける
・定期的に健康診断を受ける
・腰痛などの予防のため、負担の少ない筋肉の使い方
(ボディメカニクス)をする
・筋力を鍛えるよう心がける
・十分な睡眠と休養をとる
・ストレスをうまく解消する
・栄養バランスのとれた食事を摂る
・規則正しい生活を心がける
・定期的に健康診断を受ける
従業員が50人以上の職場には、衛生管理者や産業医の配置が義務付けられている
労働安全衛生法では、事業者に対して職場の安全と衛生を確保するための体制づくりを義務付けている。
理解度チェック
食事の際、利用者がむせたり、いつもと違う音がするときには、喘鳴を疑う。
×
食事の際、利用者がむせたり、いつもと違う音がするときには、誤嚥を疑う。
食事の際、利用者がむせたり、いつもと違う音がするときには、誤嚥を疑う。
標準予防策は、感染症の有無に関係なく、すべての利用者に対するケアの際に必要な共通の予防策である。
〇
標準予防策では、あらゆる人の血液や体液などには感染性があると捉えて扱うことを基本としている。
標準予防策では、あらゆる人の血液や体液などには感染性があると捉えて扱うことを基本としている。
コミュニケーションの基本
情報の伝達は、コミュニケーションの基本的な機能である
コミュニケーションには、①情報の伝達、②双方の意思の交流、③人と人とのつながりを生む、④エンパワメントを促すという4点の役割がある。
※エンパワメント(empowermen)とは能力開花や権限付与の意味。
一般的には、個人や集団が自らの生活への統御感を獲得し、組織的、社会的、構造に外郭的な影響を与えるようになることであると定義される。
エンパワメントの考え方は昨今大きな広がりを見せ、保健医療福祉、教育、企業などでも用いられている。広義のエンパワメント(湧活)とは、人びとに夢や希望を与え、勇気づけ、人が本来持っているすばらしい、生きる力を湧き出させることと定義される。
※エンパワメント(empowermen)とは能力開花や権限付与の意味。
一般的には、個人や集団が自らの生活への統御感を獲得し、組織的、社会的、構造に外郭的な影響を与えるようになることであると定義される。
エンパワメントの考え方は昨今大きな広がりを見せ、保健医療福祉、教育、企業などでも用いられている。広義のエンパワメント(湧活)とは、人びとに夢や希望を与え、勇気づけ、人が本来持っているすばらしい、生きる力を湧き出させることと定義される。
コミュニケーションは、双方のやりとりであることが重要である
コミュニケーションは、一方的な情報伝達ではなく、双方向のやり取りであることが重要である。利用者が発した言葉を介護従事者がしっかりと受け止め、介護従事者としての考えを言葉や態度で利用者に返すという「言葉や意志のキャッチボール」をすることで、利用者と介護従事者の信頼関係が築かれていく。
円滑にコミュニケーションを図るためには、信頼関係(ラポール)を築くことが大切である。
利用者を支援するためには、利用者とよいコミュニケーションを取り、利用者を理解することが欠かせない。そのためには利用者との間に信頼関係(ラポール)を築く必要があり、その土台となるのは利用者の介護福祉職に対する安心感である。利用者の訴えを傾聴し、十分なコミュニケーションを図ることで利用者のニーズを把握することができる。
介護福祉職は、利用者の非言語的コミュニケーションにも注目する
利用者の理解のためには、非言語コミュニケーションが重要となる。利用者のしぐさや表情、まなざし、語調などの非言語的コミュニケーションを観察することによって、利用者の心の声を聞き取る努力をすることが大切である。
イーガンは、利用者への関心を表す態度を「SOLER」としてまとめた
●イーガンの5つの基本動作(SOLER)

共感を基礎として、相手の意見を明確にし、言い換え、焦点化、要約をする
会話を1つの方向へまとめるための主な技法として、明確化、言い換え、焦点、要約がある。これらの技法によって、話が整理され、利用者の考えや疑問が明らかになる。そのうえで利用者や家族が問題に直面して自分の問題としてどうするべきか取り組めるように促す。
こうした働きかけの結果として、利用者や家族の同意が得られるだけでなく、介護福祉職が伝えたいことを理解してもらうことができる。
こうした働きかけの結果として、利用者や家族の同意が得られるだけでなく、介護福祉職が伝えたいことを理解してもらうことができる。
援助関係は、バイステックの7原則を心がける
バイステックの7原則とは、援助関係における最も基本的な原則である。

介護福祉職は、利用者の言語的コミュニケーションだけでなく、非言語的コミュニケーションにも注目する。
〇
介護福祉職は、利用者の声の調子、顔の表情、体の動き等の非言語的コミュニケーションを観察することで、利用者の心の声を聞き取る努力をする。
介護福祉職は、利用者の声の調子、顔の表情、体の動き等の非言語的コミュニケーションを観察することで、利用者の心の声を聞き取る努力をする。
援助者は専門家として、利用者に問題の解決指導することが望ましい。
×
バイステックの7原則にもあるように決定するのは利用者本人であり、援助者は自己決定の支援をおこなう。
バイステックの7原則にもあるように決定するのは利用者本人であり、援助者は自己決定の支援をおこなう。
コミュニケーションの技法の活用
尋問の様な質問をしない
利用者から必要な情報を性急に聞き出そうとすると、クローズド・クエスチョン(閉じられた質問)ばかりの尋問のような問いかけになりがちである。それでは、利用者が心を閉ざしてしまうので注意する。また、「なぜ」の質問を多用すると利用者に非難されていると思わせてしまう恐れがあるので、あわせて注意する。
話し方に障害がある利用者の場合も、じっくり話を聴く
利用者が言語障害などのために話がたどたどしいような場合でも、先回りせずに、理解しようとじっくりと話を聴くことが大切である。それが利用者の自尊心を尊重することになり、介護福祉職への信頼につながる。また、利用者にとって、格好のリハビリテーションにもなる。
視覚障害のある利用者とは、聴覚機能や触覚機能を活用してコミュニケーションを図る
利用者の視覚機能に障害がある場合は、目だけでは十分に得られない情報を、音声情報や触覚で補う。
状況をクロックポジションで説明したり、視覚障害者用拡大読書器や点字の使用で文字情報を提供するとよい。
言語的コミュニケーションは取れるが、非言語的コミュニケーションは十分取れないため、介護福祉職は言語によって表現できるよう留意する。
点字器、点字ディスプレイ、点字図書はなどは、日常生活用具の給付対象品目となっている。ただし、点字の習得は容易ではないため、中途障害者支援には点字が有効でないこともある。
状況をクロックポジションで説明したり、視覚障害者用拡大読書器や点字の使用で文字情報を提供するとよい。
言語的コミュニケーションは取れるが、非言語的コミュニケーションは十分取れないため、介護福祉職は言語によって表現できるよう留意する。
点字器、点字ディスプレイ、点字図書はなどは、日常生活用具の給付対象品目となっている。ただし、点字の習得は容易ではないため、中途障害者支援には点字が有効でないこともある。
●日常生活用具の給付対象品目
・点字ディスプレイ
・点字器
・点字タイプライター
・視覚障害者用ポータブルレコーダー
・視覚障害者用活字文字読み上げ装置
・視覚障害者用拡大読書器
・盲人用時計
・視覚障害者用ワードプロセッサー(共同利用)
・点字図書
・点字ディスプレイ
・点字器
・点字タイプライター
・視覚障害者用ポータブルレコーダー
・視覚障害者用活字文字読み上げ装置
・視覚障害者用拡大読書器
・盲人用時計
・視覚障害者用ワードプロセッサー(共同利用)
・点字図書
中途失聴者では、手話によるコミュニケーションは難しいことが多い
手話を習得するには、相当な訓練が必要で、中途失聴者が使いこなすのは困難なことがある。
その場合は、一度習熟している文字を用いたコミュニケーションである筆談や要約筆記を用いたほうが、正確なコミュニケーションを取りやすい。
その場合は、一度習熟している文字を用いたコミュニケーションである筆談や要約筆記を用いたほうが、正確なコミュニケーションを取りやすい。
中途失聴者でも、簡単な読話はできるようになる
読話(どくわ)は、話している相手の口の動きや表情から話を読み取るもので、読み取れるようになるまでには訓練が必要であり、またすべてを読み取れるものではない。
しかし、中途失聴者でも、訓練すれば簡単な読話はできるようになる。
しかし、中途失聴者でも、訓練すれば簡単な読話はできるようになる。
高齢者者の難聴の兆候の1つに、耳鳴りを訴えるということがある
高齢者の難聴の兆候には、聴いているテレビの音が大きくなる、後ろから声をかけても振り返らない、会話でつじつまの合わないことを言う、耳鳴りを訴えるなどがある。
失語症の種類に合わせ、コミュニケーション方法を工夫する
●失語症の種類

構音障害では、筆談や食道発声法、人工咽頭などが有効である
言語機能障害には、構音障害と失語症がある。脳血管疾患の後遺症で発音に重度の運動障害性構音障害がある場合には、五十音表を使用することがある。失語症は、脳血管障害などにより言語中枢が損傷を受けるものであり、一度獲得した言語が思い出せない状態で五十音表から文字を選ぶことは苦痛なものとなり有効ではない。
※構音障害…舌や口唇の麻痺により、話しにくい状態。
※失語症… 麻痺が原因ではなく、言葉を思い出すのが難しい状態。
※構音障害…舌や口唇の麻痺により、話しにくい状態。
※失語症… 麻痺が原因ではなく、言葉を思い出すのが難しい状態。
重度の失語症の利用者には、「はい」「いいえ」で答える質問をするとよい
失語症の利用者とのコミュニケーションのためには、わかりやすい言葉を用いる。ゆっくりと話すなどの工夫が必要である。
また、オープン・クエスチョンよりもクローズド・クエスチョンを用い、簡単な言葉で答えられる質問にするほうが有効である。また非言語的なメッセージも重要である。
また、オープン・クエスチョンよりもクローズド・クエスチョンを用い、簡単な言葉で答えられる質問にするほうが有効である。また非言語的なメッセージも重要である。
視覚機能に障害がある場合は、音声情報や触覚で得られる情報で補う。
〇
クロックポジションや視覚障害者用拡大読書器、点字等を使用するとよい。
クロックポジションや視覚障害者用拡大読書器、点字等を使用するとよい。
中途失聴者とコミュニケーションを図る際は、手話の活用が最も有効である。
×
中途失聴者の場合、手話を習得しているとは限らないため、最も有効であるとは言えない。
中途失聴者の場合、手話を習得しているとは限らないため、最も有効であるとは言えない。
記録・報告・会議
記録の保管は、利用者のプライバシーの保護を心がける
個人情報を保護することは非常に重要である。介護記録には、利用者のプライバシーに関わる情報が多く記載されているので、管理には十分に注意を払い、関係者以外が持ち出すことのないようにする。なお、介護記録を記入する際は、通常、ボールペンを用い、記録は、介護の完結かの日から2年間保存する。
報告は、相手がしっかりと把握できるように客観的な事実を正確に伝える
報告は、「誰が、いつ、どこで、何があった」とおいう客観的な事実を正確かつ簡潔に伝える必要がある。
報告する際に、自分の考えや推測などを交えてしまうと、報告する相手がその状況などを十分に把握することはできない。自分の考えや推測を伝える必要がある場合には、報告内容と区別する。
報告する際に、自分の考えや推測などを交えてしまうと、報告する相手がその状況などを十分に把握することはできない。自分の考えや推測を伝える必要がある場合には、報告内容と区別する。
記録の内容は、時間、場所、行為者、原因、状態などを記す
複数の介護従事者によるサービス提供には、すべての介護従事者がチームとして共通認識を持つことが必要なので、記録の共有が役立つ。記録内容は、事実をありのままに記載することが大切である。
客観的で冷静な態度で、「いつ」「どこで」「誰が」「何を」「なぜ」「どうした」の5W1Hを踏まえて記録する。
主観的な書き方では他の関係者に理解できないので避けるべきである。文体としては、叙述体、逐語体、要約体、説明体がある。
※叙述体…過程を時間的順序にそってありのままに記述
※逐語体…会話をありのままに再現する
※説明体…過程に対してのワーカーの解釈や見解を説明するための文体
※要約体とは…事実やその背景の要点をワーカーの考察を通じ整理し記述
客観的で冷静な態度で、「いつ」「どこで」「誰が」「何を」「なぜ」「どうした」の5W1Hを踏まえて記録する。
主観的な書き方では他の関係者に理解できないので避けるべきである。文体としては、叙述体、逐語体、要約体、説明体がある。
※逐語体…会話をありのままに再現する
※説明体…過程に対してのワーカーの解釈や見解を説明するための文体
※要約体とは…事実やその背景の要点をワーカーの考察を通じ整理し記述
ケアカンファレスは、利用者の生活の質(QOL)向上の課題解決を進める専門職の会議である
ケアカンファレスやサービス担当者会議は、ケアプランや個別サービス計画の実施結果を評価し、今後に向けて計画の修正や立案の情報を共有する場である。より良い介護の方法やかかわり方など利用者の意思や希望を踏まえて問題解決に向けて話し合う場でもある。専門職の役割を明確にし、議事録を作成する。
失語症の場合は、五十音表を用いてコミュニケーションを図ると有効である
×
五十音表を用いてコミュニケーションを図ると有効なのは、構音障害の場合である。
五十音表を用いてコミュニケーションを図ると有効なのは、構音障害の場合である。
生活支援の概要
生活動作は、ADL(日常生活動作)とIADL(手段的日常動作)に分けられる
ADL(日常生活動作)とは、整容、更衣・移乗・食事・排泄・入浴などを行う生活上の基本的な営みである。
IADL(手段的日常生活動作)とは、道具や手段を使って実現が可能な、家事、社会参加、人間関係の維持・構築、経済活動、文化活動などのより複雑で社会的な営みである。
IADL(手段的日常生活動作)とは、道具や手段を使って実現が可能な、家事、社会参加、人間関係の維持・構築、経済活動、文化活動などのより複雑で社会的な営みである。
ICF(国際生活機能分類)の視点に立ち、生活機能が向上するよう生活支援を行う
ICFモデルの視点では、「身体的不利がある」というところから出発するのではなく、「心身機能や身体構造が健康状態や環境、活動、参加との関係でうまく機能していない状態である」と考える。うまく機能させるためには、心身機能や身体構造と相互に作用するよう有効な働きかけが必要であり、それによって利用者がその人らしい、自立した生活を営むことができる。
利用者に、社会的役割や生きがいを与えるような支援をする
社会的役割を自覚することができないと、日常生活が無気力になりやすい。介護福祉職は、利用者が積極的に社会参加し、レクリエーションや趣味などの活動を通して生きがいを感じて生活できるよう支援する。
食事や住環境を、利用者が楽しめるように援助する
介護福祉職には、日常生活行為だけでなく、利用者の生活全般を支援することが求められる。したがって、食事もただ食べさせればよいのではなく、利用者の好みに合い、栄養的にもバランスが取れ、食事の雰囲気を楽しめるものにすることが大切である。住環境についても利用者の居心地のよさを大切にする。
ADL(日常生活動作)には、社会参加が含まれる。
×
社会参加は、IADL(手段的日常生活動作)に含まれる。
社会参加は、IADL(手段的日常生活動作)に含まれる。
居住環境整備と福祉用具
利用者の身体状況に応じて居住環境を整え、事故の防止や、生活動作の自立を促す
住環境の整備は、利用者の身体状況に応じて行うことが求められる。整備のポイントとしては、転倒・転落などの家庭内事故を防止すること、ADL(日常生活動作)が自立しやすいような支援であること、福祉用具が使いやすい環境にすること、社会参加の支援につながるものであることなどが挙げられる。
誰にでも使いやすく設計されたものを、ユニバーサルデザインという
ユニバーサルデザインとは、障害や能力にかかわらず誰にでも使いやすいように設計されたものを意味し、バリアフリーの考え方の普及によって広がった。
●ユニバーサルデザインの7原則
①どんな人でも公平に使えること
②自由に使えること
③使い方が簡単で、すぐにわかること
④必要な情報がすぐにわかること
⑤うっかりミスが危険につながらないこと
⑥弱い力でも使えること
⑦利用するための十分な大きさと空間を確保すること
●ユニバーサルデザインの7原則
①どんな人でも公平に使えること
②自由に使えること
③使い方が簡単で、すぐにわかること
④必要な情報がすぐにわかること
⑤うっかりミスが危険につながらないこと
⑥弱い力でも使えること
⑦利用するための十分な大きさと空間を確保すること
生活空間とは、利用者が生活を営む場のことである
●安全で心地よい生活の場をつくるためのポイント
部屋を冷房するときは、外気との差を7℃以内、室温25~28℃を目安とする
居室の温度と外気の差が大きすぎると、外出時などに体が適応できず体調を崩しやすい。したがって、暑い時期であっても、外気との温度差は7℃以内に抑え、室温は25~28℃とすることが望ましい。また、冷気は床にとどまるので、足元が冷えないようにする。
要介護度の悪化や転居した場合には、住宅改修費の給付を再度受けることができる
過去に支給限度基準額まで住宅改修費の給付を受けていても、要介護者の要介護度が3段階以上になった場合や、転居した居宅に住宅改修が必要な場合には、再度、給付を受けられる。
トイレや浴槽のドアは、開き戸より引き戸や折れ戸がよい
トイレや浴室のドアが内開きであると、利用者が中で転倒してしまったような場合に、利用者の身体がつかえてドアを開けられないことがある。また、開き戸よりも引き戸のほうが操作が楽で車いすにも対応しやすいので、トイレや浴室のドアは引き戸や折れ戸がよい。
洗面所、浴室、トイレは、利用者の居室に隣接していることが望ましい
洗面所・浴室・トイレは、生活上必ず使うところであるため、利用者の居室に隣接し、移動に時間と労力がかからないことが望ましい。
受託改修費の支給は、事前申請制を採用している
住宅改修費の支給を受けるには、住宅改修を行う前に住宅改修費支給申請書、住宅改修が必要な理由書、工事費見積書などの必要書類をそろえて市町村に申請する。
住宅改修費対象工事は、手すりの取り付け、段差解消、床材の変更、扉の取替え、便器の取替え(便器の向きや変更なども含む)に大別される。また、扉の取替えに伴う壁や柱の改修工事も支給対象となる。
住宅改修費対象工事は、手すりの取り付け、段差解消、床材の変更、扉の取替え、便器の取替え(便器の向きや変更なども含む)に大別される。また、扉の取替えに伴う壁や柱の改修工事も支給対象となる。
福祉用具は利用者の自立を支援し、介護従事者の負担も軽減する
福祉用具を使えば、利用者はそれまでは介助されていた動作の中で自分でできることが増え、介護従事者の負担も軽減する。つまり、福祉用具は利用者の自立を支援すると同時に、介護従事者の介護負担も軽減するのである。
上肢を活用した移乗介助に使用する福祉用具として、スライディングボードがあげられる
下半身麻痺などで、立位保持はできないが一部介助で移乗ができる場合には、スライディングボードを用いて滑りやすくすると、残存能力を生かした介護をしやすい。
関節に拘縮や痛みがある場合、補高便座を用いる
関節リウマチなどのために関節に拘縮や痛みがある場合には、便座の上に補高便座を用いて便座の高さを調節し、立つ・座るといった動作の負担を軽減し楽にする。
歩行が不安定な場合、夜間のみポータブルトイレを使うこともある
ポーダブルトイレは、利用者が、尿意・便意があり移動できるものの、歩行が不安定な場合などに用いる。特に居室からトイレが遠いような場合、転倒防止のため夜間のみ使用することもある。
褥瘡予防のマットレスなどを適宣用いる
褥瘡の予防には、肌触りがよく縫い目が触らない寝巻を選ぶ、通気性の良い敷物を選びしわを作らない、布団を干すなどを行うが、充分でない場合には、褥瘡予防用のマットレスなどを用いる。
福祉用具・介護用品の導入は、利用者本人や家族が決定する
介護福祉職から見て、福祉用具や介護用品の導入が適切と考えられる場合でも、決定するのは利用者本人である。介護福祉職は、効果的で使い勝手がよい用具の情報を提供する。
移動用のリフトのつり具部分は、特定福祉用具販売の対象となる
つり具部分を除く、移動用リフトは福祉用具貸与の対象となる。
移乗用のリフトの1つである階段移動用リフトは、電動モーターで階段や段差を昇降できる。住宅改修が困難なエレベーターのない集合住宅などに住居する要介護者を対象としている。
移乗用のリフトの1つである階段移動用リフトは、電動モーターで階段や段差を昇降できる。住宅改修が困難なエレベーターのない集合住宅などに住居する要介護者を対象としている。
トイレには、内開きの扉を設置する。
×
トイレの扉を内開きにすると、利用者が中で転倒したときなどに扉が開かないことがある。
トイレの扉を内開きにすると、利用者が中で転倒したときなどに扉が開かないことがある。
住宅改修費の支給限度基準額まで支給を受けた者の要介護度が2段階以上悪化した場合は、再度住宅改修費の支給を受けれる。
×
3段階以上悪化した場合である。また、転居した場合も再度給付を受けれる。
3段階以上悪化した場合である。また、転居した場合も再度給付を受けれる。
福祉用具を使うと、利用者の自立を支援できる。
〇
利用者は自分でできることが増え、介護従事者の負担も軽減する。
利用者は自分でできることが増え、介護従事者の負担も軽減する。
福祉用具・介護用品は、介護福祉職員が導入を決定する。
×
利用者本位の観点から、できる限り利用者本人が決定できるように支給する。また、家族介護者の意見や希望も踏まえる。
利用者本位の観点から、できる限り利用者本人が決定できるように支給する。また、家族介護者の意見や希望も踏まえる。
身じたく
身じたくとは、洗顔、歯磨き、整髪、着替え、化粧など、身なりを整えることである
身じたくは、その人らしい健康な生き方のために欠かせないものであり、社会参加の準備、生活のリズムづくり、自己表現、清潔保持、体温調節などの役割がある。
身じたくにより社会的な生活が送れるようになり、また、生活リズムを整え、適当な体温や衛生状態にすることで、より快適案生活を過ごすことができる。
身じたくにより社会的な生活が送れるようになり、また、生活リズムを整え、適当な体温や衛生状態にすることで、より快適案生活を過ごすことができる。
身じたくに関するアセスメントにおいてもICFモデルが役立つ
身じたくという行動は、ICFモデルにおいては生活機能の活動にあたる。
健康状態、心身機能・身体構造、参加、環境因子や個人因子と相互に関係するため、総合的に評価することが必要である。
健康状態、心身機能・身体構造、参加、環境因子や個人因子と相互に関係するため、総合的に評価することが必要である。
整容介助では、ICFモデルを用いた身じたくのアセスメントを基本とする
整容とは、洗顔、髭剃り、化粧、爪切り、洗髪、整髪など姿を整えることである。整容介助では、ICFモデルを用いた身じたくのアセスメントを基本に、利用者の身体状況、精神状況、ADL、環境などをよく観察・評価し、対応する。整容を積極的に行うか否かは生活意欲の程度を表す。
洗髪の介護では、爪を立てずに指の腹で頭皮をマッサージしながら洗う
爪を立てて洗髪をすることによって、爪で傷められた頭皮は乾燥して、ふけや痒みの原因になることから、爪を立てずに指の腹で頭皮をマッサージしながら洗う。また、洗髪前にブラッシングをすることによって、地肌の汚れを浮かせ、頭皮の血行も良くなり、髪のからみも取ることができる。
義歯の手入れは、歯ブラシと流水で洗い、水か専用の洗浄剤につけ、乾燥を防ぐ
義歯の変形や摩耗を防ぐため、研磨剤入り歯磨き剤、漂白剤や熱湯は使わないようにする。
片麻痺の人には、麻痺側から着せ、健側から脱がせる
片麻痺の利用者に衣類を着せるときは、麻痺側は身体が自由に動かせないのであるから、衣類のほうを自由に動かすようにする。したがって、着せるときは、まず麻痺側から行う(着患)。
健側は身体が自由に動くので、衣類に麻痺側の手や足が入って、固定されても、問題なく着られる。かぶりの場合は、その後、頭を通す。脱ぐときは逆で、まず健側を脱がせ(脱健)、衣類が自由に動くようになってから麻痺側を脱がせる。
健側は身体が自由に動くので、衣類に麻痺側の手や足が入って、固定されても、問題なく着られる。かぶりの場合は、その後、頭を通す。脱ぐときは逆で、まず健側を脱がせ(脱健)、衣類が自由に動くようになってから麻痺側を脱がせる。
寝たきりの場合は、背縫いのない寝巻を選ぶ
寝たきりの利用者の場合、褥瘡を予防することが大切である。背縫いのある寝巻では、縫い目に体の重みがかかり、皮膚がすれて褥瘡になる恐れがあるので避ける。
寝たきりの場合、前開きの寝巻が着脱しやすい
利用者が寝たきりの場合は、かぶり式よりも前開きの寝巻のほうが着脱しやすい。衣類を選ぶときに、介護のしやすさを優先するべきではないが、利用者の身体への負担が少ないように配慮することは大切である。
衣服の選択は、利用者本人の好みや生活習慣を優先する
何を着るかは、切る人の自己表現の1つである。利用者の好み、生活習慣を優先して選択する。ただし、身体状況に合わせて利用者にとって安楽な衣類であることも考慮する必要がある。
衣服は、外部からの埃や細菌などから身を守り清潔を保ち、個性を表現するものである
衣類の目的は、体温調節と皮膚の保護など衛生的機能と、快適な生活を維持することである。社会の中で風俗習慣など慣例に従い衣類を選択し、社会生活を送る必要がある。
下着には、綿や絹が適している
綿や絹などの天然素材は、吸湿性と通気性に優れているので、下着として用いると、皮膚の不感蒸泄(ふかんじょうせつ/汗をかかなくても体内から水分を排泄する機能)や発汗の作用を助ける。
外出する際は、気候や社会性と生活習慣に配慮し、着脱しやすい衣類を準備する
車いすでの外出は、利用者が歩かなくても靴を履き、足の保温保護と座位の安定を図る。社会性の観点からも靴を履くことが望ましい。体温調節のために着脱が容易な上着等を準備する。
片麻痺がある利用者衣類の着脱介助では、脱ぐときは患側から脱がせる。
×
脱ぐときは、健側から脱がせる。
脱ぐときは、健側から脱がせる。
不感蒸泄の機能によって、汗をかかなくとも体内から水分が排泄される。
〇
綿や絹などの天然素材は、吸湿性と通気性に優れ、皮膚の不感蒸泄や発汗の作用を助ける。
綿や絹などの天然素材は、吸湿性と通気性に優れ、皮膚の不感蒸泄や発汗の作用を助ける。
移動・移乗
身体や精神を長期間使用しないことにより機能が低下した状態を、廃用症候群(生活不活発病)という
廃用症候群(生活不活発病)は、身体や精神を長期間使用しないことによって引き起こされるもので、筋力低下、関節拘縮、褥瘡、抑うつなどがある。また、身体の特定部位を使いすぎたために新たに症状を起こすものを過用症候群、間違った運動方法などにより身体に負担がかかって新たに症状を起こすものを誤用症候群という。
適切な移動介護を行うため、アセスメントにより利用者の身体状態を把握する
移動に介護を必要とする利用者は、その多くが麻痺や運動機能障害などの肢体不自由を抱えているが、その状況は一人ひとり異なる。
ICFモデルの枠踏みを活用しながらアセスメントを行う必要がある。
ICFモデルの枠踏みを活用しながらアセスメントを行う必要がある。
自力で寝返りができない場合、約2時間ごとの体位変換を実施し、褥瘡予防を図る
寝たきり状態にあるなど、自力で寝返りができない場合は、褥瘡が発生しやすいことから、約2時間ごとに体位変換を行うことや、栄養管理を徹底することなどによって、褥瘡予防を図らねばならない。寝巻き、寝具は湿潤を避け、清潔を保つ。なお、エアマット等の床ずれ防止用具を使っている際でも約4時間ごとに体位変換を行う。
立位にする場合は、上半身を前に傾斜させる
椅座位や端坐位から立位にする場合は、利用者の上半身を前に傾けると、腰から上が前方に出るため体重の移動がスムーズになり、立ち上がりやすくなる。
対麻痺の利用者の車いすへの移乗介助は、臀部を持ち上げる
対麻痺で両下肢が麻痺している場合には、利用者は腕を介護従事者の肩に回し、介護従事者が利用者の臀部を持ち上げて移乗を介助する。
相当の重量を支えなければならないので、ボディメカニクスを用いて、できるだけ負担を少なくするように行う。
相当の重量を支えなければならないので、ボディメカニクスを用いて、できるだけ負担を少なくするように行う。
《ボディメカニクスの基本》
介護従事者の身体にかかる負担を少なくし、利用者を安全・安楽に動かすための介護従事者の身体の使い方です。
1.支持基底面を広くし、重心を低くする…両足を広げ、膝を曲げて腰を下げる。
2.骨盤を安定させる…背筋を伸ばし、腹筋と臀部の筋を引き締める。
3.利用者に出来るだけ近づく…利用者の重心を自分の重心に近づける。
4.身体をねじらずに、腰と肩を平衡に保つ…腰痛予防になる。
5.大きい筋を使い、水平に引く…腕の筋肉だけでなく、全身の筋肉を使う。
6.てこの原理を使う…少ない力で利用者を動かすことができる。
7.利用者の身体を小さくまとめる…利用者がベッドと接触する面を小さくする。
介護従事者の身体にかかる負担を少なくし、利用者を安全・安楽に動かすための介護従事者の身体の使い方です。
1.支持基底面を広くし、重心を低くする…両足を広げ、膝を曲げて腰を下げる。
2.骨盤を安定させる…背筋を伸ばし、腹筋と臀部の筋を引き締める。
3.利用者に出来るだけ近づく…利用者の重心を自分の重心に近づける。
4.身体をねじらずに、腰と肩を平衡に保つ…腰痛予防になる。
5.大きい筋を使い、水平に引く…腕の筋肉だけでなく、全身の筋肉を使う。
6.てこの原理を使う…少ない力で利用者を動かすことができる。
7.利用者の身体を小さくまとめる…利用者がベッドと接触する面を小さくする。
車いすで砂利敷きの場所を通るときは、キャスタ(前輪)を上げる
車いすで外出する際には、道路面が不整備であると利用者は振動を受けて不快である。砂利敷きの場所を通るときには、介護従事者は車いすのティッピングレバーを踏んでキャスタを上げて振動が少なくなるように工夫する。車いすを動かすときには、フットサポート(フットレスト)に足がのっていることを確認する。
移動は、バリアフリーに配慮した安全なルートを選択することが重要である
利用者の体力や疾病、傷害に配慮して、安全な移動の方法や距離とルートを適切に選ぶことが重要である。車いすでの昇降は遠回りになってもエレベーターを利用するのが原則である。
エスカレーターを下りる場合には、後ろ向きにしてブレーキをかけずに介護従事者は後方からしっかりと支える。
エスカレーターを下りる場合には、後ろ向きにしてブレーキをかけずに介護従事者は後方からしっかりと支える。
車いすの移動では、短時間停止する場合でも必ずブレーキをかける
車いすが動いてしまうと大変危険なので、たとえ短時間の停止でも必ずブレーキをかける。ただし、エスカレーターに乗るときには、すぐに動けるようにブレーキをかけないでおく。
車いすで電車を利用するときは、事前に利用する駅に連絡する
駅にあらかじめ連絡しておくと、移動が速やかにできるように駅員が準備してくれるので、安心感と快適さが増す。
車いすで電車に乗るときは、電車に対して直角に向かい前向きで乗車する
車いすで電車に乗るときには、電車の乗車口に向かって直角に車いすを置き、ティッピングレバーを踏んでキャスタを上げて乗車口から乗せ、キャスタが車内に乗ってから後輪を押し上げて乗車する。
麻痺側の手指の関節は、屈曲拘縮をきたしやすいので注意する
麻痺側の手指は、体の内側に向けて曲がって固まりやすい。また、下肢は内側に向けてつま先立ちの様な姿勢(尖足)になり拘縮が起きやすい。予防・改善には、関節を曲げ伸ばしたり回転させたりして関節可動域を維持・拡大する関節可動域運動を行う。
杖を使う歩行は、杖→麻痺側→健側の順に進み、介助は麻痺側から行う
歩行するときは、健側の手に持った杖を前に出し、頼れる状態にしてから麻痺側を進め、最後に健側を引きつけて身体の安定を回復する。介護福祉職は、利用者の麻痺側に立ち、支えられるようにする。
①杖を前につき、
②麻痺側の足を出し、
③健側の足を出しそろえる歩き方を三動作歩行という。
①杖を前につき、
②麻痺側の足を出し、
③健側の足を出しそろえる歩き方を三動作歩行という。
片麻痺のある人が車に乗る場合には、健側から乗車する
片麻痺の場合、動作が自由になるのは健側のほうであるから、健側に自動車をつけ、車いすを自動車のドアに30度くらいの角度で止める。
自立に向けた移動の介護では、他の職種との連携が大切となる
居住環境の整備により、活動できる範囲が広がる。居住環境整備は、介護支援専門員の福祉関係者、医師や理学療法士等の医療関係者、建築士等の建築関係者と連携して進めることが有効である。住宅改修費の給付には介護支援専門員等による「住宅改修が必要な理由書」が必要となる。
身体の特定部位を使いすぎたために機能が低下した状態を、廃用症候群(生活不活発病)という。
×
廃用症候群(生活不活発病)は、身体や精神を長期間使用しないことによって引き起こされる。
廃用症候群(生活不活発病)は、身体や精神を長期間使用しないことによって引き起こされる。
車いすによる移動介助において、エスカレーターを下りる場合は、車いすを後ろ向きにして乗り込む。
〇
車いすでやむを得ずエスカレーターを利用する場合は、すぐに動けるように車いすのブレーキをかけずに、介護従事者は車いすの後方から身体全体でしっかりと支える。
車いすでやむを得ずエスカレーターを利用する場合は、すぐに動けるように車いすのブレーキをかけずに、介護従事者は車いすの後方から身体全体でしっかりと支える。
エスカレーターに乗るときは、車いすが動かないようにブレーキをかけておく。
×
すぐ動けるようにブレーキはかけない。
すぐ動けるようにブレーキはかけない。
片麻痺のある人が、車に乗る場合には、患側から乗車する。
×
片麻痺のある人が車に乗る場合には、健側から乗車する。
片麻痺のある人が車に乗る場合には、健側から乗車する。
食事
食事は、必要な栄養素を摂取することだけが目的ではない
食事は、生命維持と活動のために必要な栄養素を摂取するだけでなく、毎日の生活の中の大きな楽しみでもある。また、食事を摂ることが他者との団らんや、交流をはかる機会にもなることもある。食事おいては、誤嚥などを防ぎ、安全に美味しく食べることを支える介護が求められる。
より良い食事の介助に向けて、食事に関するアセスメントを多面的に行う
ICFモデルに則って観察すべきポイントを挙げ、利用者の健康状態や生活機能などを把握する。アセスメントに基づいて、必要な栄養素が摂取できるように、利用者の生活歴・好み・文化的な背景等も考慮した食事を用意することが望ましい。また、摂取方法にも留意する。
食事の際は、雰囲気づくりに配慮する
食事介助では、食事が単なる栄養補給にならないよう、利用者が楽しめる雰囲気づくりが大切である。
《食事介助のポイント》
・食事前に排泄を済ませる
・食事場所を整える
・食事を摂りやすい体位にする
・食事を摂る体勢を整える
・使いやすい介護用食器を選ぶ
・利用者ができるだけ自分で食べられるようにする。
・食事前に排泄を済ませる
・食事場所を整える
・食事を摂りやすい体位にする
・食事を摂る体勢を整える
・使いやすい介護用食器を選ぶ
・利用者ができるだけ自分で食べられるようにする。
座位が取れない人の食事介助は、ベッドを30度程度起こす
座位が取れない利用者の場合は、誤嚥を防ぐように注意しなければならない。臥位では誤嚥の危険が高いので、身体が傾かない30度程度の角度にベッドを起こして食事介助をする。
顔面の片麻痺がある場合、食物残渣は麻痺側に残りやすい
麻痺があると感覚が鈍くなり、また動作も思うようにできない。口中も同様であって、食物のクズやかけらは、麻痺側にあると感じにくく、また排出する動作もスムーズではないため、口中に残りやすい。
食欲は食事の状況は、健康のバロメーターになる
食欲不振が口腔内の状況悪化に気づくきっかけになるなど、食事の状況は健康のバロメーターになる。心身の悪化が予想される場合には、医師、看護師、歯科医師に連絡し対処する。また、より良い食事内容を提供するためには、栄養士、調理師、介護支援専門員等との連携が大切である。低栄養状態を判断するための指導には、食事摂取量、体格指数(BMI)、体重減少率、血清アルブミン値などがある。
嚥下障害のある人も、できるだけ自力で食べるよう支援する
嚥下障害がある利用者も、できる限り自力で食べられるように、時間をかけて、咀嚼や嚥下の状況を注意深く観察しながら介助する。食べ物を口に入れたら口唇を閉じるように声かけする。
誤嚥を防ぐには、食事をゼリー状にするなどの工夫をする
誤嚥を防ぐためには、食事が喉を通りやすいように工夫する。具体的には、ゼリー状やマッシュ状にする、でんぷんを用いてとろみをつけるなどの手をかけ、誤嚥しやすい海藻やもちなどの粘着性の食品、豆、ぱさぱさした食品を避ける。細かく刻んだ場合は、とろもをつけて飲み込みやすくする。
視覚障害者にはクロックポジションの方法を用い、自分で食事ができるよう支援する
クロックポジションとは、時計の文字盤の位置を利用して、視覚障害者に物の位置を知らせる方法である。例えば、2時の方向に焼き魚がある、というような使い方をする。様々に工夫して、利用者が自分でできることが増えるように支援する。
高齢者は脱水を起こしやすいので、できるだけ水分を摂取できるようにする
お茶や水などの飲み物を用意してまめに摂取を促すほか、汁物にとろみをつけたり水分の多い食事内容にしたりするなどの工夫をする。脱水予防の食品としては、スポーツドリンク、みそ汁、すいか、ヨーグルトなどがある。
血清アルブミン値は、低栄養状態を判断する指標の1つである。
〇
低栄養状態を判断する指標として、食事摂取量、体格指数(BMI)、体重減少率、血清アルブミン値などがある。
低栄養状態を判断する指標として、食事摂取量、体格指数(BMI)、体重減少率、血清アルブミン値などがある。
誤嚥の恐れがある利用者に対しては、料理にとろみをつけるなど、食事を工夫することが大切である。
〇
とろみをつけるなどのほか、ゼリー状やマッシュ状にすることで誤嚥予防をする。
とろみをつけるなどのほか、ゼリー状やマッシュ状にすることで誤嚥予防をする。
入浴・清潔保持
入浴前には、健康状態や気分などを把握する
入浴には、清潔を保てる、気分が爽快になるなどの効果があるが、事故が起こりやすく、体力を消耗する行為でもある。したがって、入浴前には健康状態(バイタルサイン)のチェックを行う。体調不良がはっきりと数字に表れないこともあるので、利用者の気分がすぐれないときは無理に進めない。また、空腹時や食事直後の入浴は避ける。バイタルサインは、全身の状態を示す数値で、正常値の目安は次のとおりである。
呼 吸 15~20回/分
脈 拍 60~80回/分
体 温 36.5度前後、高齢者は低くなる
血 圧 最低血圧80㎜Hg未満、最高血圧120㎜Hg未満
呼 吸 15~20回/分
脈 拍 60~80回/分
体 温 36.5度前後、高齢者は低くなる
血 圧 最低血圧80㎜Hg未満、最高血圧120㎜Hg未満
入浴介助では、福祉用具を最大限に活用する
入浴時は事故が起こりやすいため、福祉用具を最大限に活用する。滑り止めマット、バズボード、入浴用いす(シャワーチェア)、浴槽内いすなど、多くの入浴関連用具が介護保険制度では特定福祉用具販売の対象となっている。
入浴に関するアセスメントを行う
入浴は、体力を消耗する活動であり、また感染症を媒介する危険性もあるため、健康状態の観察が重要となる。また、極めて個人的な活動のため、好みなど個別性を重要に考えて個人因子が大切になる。ICFの視点で観察するべきポイントを挙げ、利用者の健康状態や生活機能などを把握する。
脱衣室・浴室、トイレと居室などの室温差がある場合、ヒートショックを起こしやすい
入浴時の脱衣や、冬季、深夜早朝に居室との温度差が大きい場所に移動すると、血管が急に伸縮し、血圧が上昇したり下降したり変動が起こる。この状態をヒートショックという。急激な血圧変動により心筋梗塞や脳血管疾患などを引き起こす危険性が高まる。
湯の温度は、必ず介護福祉職の肌で確認し、身体の抹消から心臓に向かって湯をかける
シャワーの場合40℃前後が適当だが、数値のみに頼らずに、温度や強さ(湯圧)は介護福祉職が自分の肌で確認する。麻痺がある場合は、利用者の健側で温度を確認してもらう。また、心臓への負担が少ないように、指先から肩へ、つま先から大腿部へというように、抹消から心臓に向かって徐々に湯をかける。
なお、高齢者は皮膚が乾燥しやすいので、強くこすりすぎないように配慮する。
なお、高齢者は皮膚が乾燥しやすいので、強くこすりすぎないように配慮する。
入浴後は、水分補給をして休養をとらせる
入浴後は身体を拭き冷やさないようにし、必ず水分補給をする。また、入浴後は体力を消耗するので、ゆっくり休ませる。浴槽に浸かるのは5~10分を目安に、入浴時間は長くなりすぎないように気をつける。
清拭には、55~60℃くらいの湯を用いる
55~60℃くらいの湯を用いて清拭を行うと、汚れをとるだけでなく、マッサージ効果やリラックス効果も期待できる。清拭は身体が冷えやすいので、室内温度を十分に暖かく保って行う。
◆清拭の標準的な手順
①蒸しタオルを使って温める
②石鹸をつけたタオルで拭く
③湯につけたタオルを絞り、石鹸を拭きとる
④乾いたタオルで拭きとる
◆清拭の標準的な手順
①蒸しタオルを使って温める
②石鹸をつけたタオルで拭く
③湯につけたタオルを絞り、石鹸を拭きとる
④乾いたタオルで拭きとる
洗髪には、利用者の社会参加を促す効果もある
洗髪は、頭皮と毛髪の汚れをとり、臭いを除去するものであるが、次のような効果もある。
・頭皮と毛髪が清潔になることで気分が爽快になる
・頭皮をマッサージすることで血液循環がよくなる
・臭いや汚れをという他人に嫌われる要素を除くことで、社会参加が促進される
・長期臥床している場合洗髪前にブラッシングし、髪のもつれや埃をとり、ドライシャンプーやケリーパッドを利用して洗髪する
・頭皮と毛髪が清潔になることで気分が爽快になる
・頭皮をマッサージすることで血液循環がよくなる
・臭いや汚れをという他人に嫌われる要素を除くことで、社会参加が促進される
・長期臥床している場合洗髪前にブラッシングし、髪のもつれや埃をとり、ドライシャンプーやケリーパッドを利用して洗髪する
心疾患があったり体調がすぐれない利用者には、シャワー浴や部分浴を実施する
利用者に心疾患などの疾病がある場合には、主治医の指示のもと、シャワー浴や部分浴を実施する。シャワー浴は、心疾患がある場合などは、入浴より身体への負担が少ない。
手浴や足浴は、清潔保持・爽快感・安眠などに効果がある
手浴や足浴は体調不良などで入浴できない時に、手だけあるいは足だけを湯につけて温め、清潔にするものである。
清拭以上の爽快感を得ることができ、血行の促進につながるので寝つきがよくなる。足浴の湯温は37~39℃くらいを保つようにする。
清拭以上の爽快感を得ることができ、血行の促進につながるので寝つきがよくなる。足浴の湯温は37~39℃くらいを保つようにする。
空腹時や食事直後の入浴は避ける。
〇
空腹時や食事直後の入浴は避け、入浴の前には懸鼓状態をチェックする。
空腹時や食事直後の入浴は避け、入浴の前には懸鼓状態をチェックする。
入浴介助を行う場合には、入浴後、利用者に十分に発汗してもらうため、水分摂取を制限する。
×
入浴後には、利用者に対し、十分に水分を補給してもらい、保湿・静養を図るように支援する。
入浴後には、利用者に対し、十分に水分を補給してもらい、保湿・静養を図るように支援する。
手浴や足浴は清潔保持のほか、安眠にも効果がある。
〇
手浴や足浴は、血行の促進につながるので寝つきもよくなる。
手浴や足浴は、血行の促進につながるので寝つきもよくなる。
排泄
排泄の自立は、人の尊厳を保持するうえで重要である
排泄は、人間生命活動にとって最も基本的なものの1つであり、健康状態を端的に表すものである。排泄は極めて個人的な事柄であるため、排泄が自立していることは人の尊厳にとって重要である。排泄の介助では、ICFモデルに則って観察すべきポイントを挙げ、広い視野でアセスメントを行う。
介護福祉職は、利用者の自尊心、羞恥心に配慮して介助する
利用者は排泄の介助をやむを得ず要請するのである。そのため、介護福祉職は、その要請にいつでも快く応じ、言葉かけや介助に十分配慮して対応する。
失禁は、利用者の自尊心を傷つけるので、失禁に至らないように直ちに対応する。また、プライバシーを守る工夫も必要である。夜間などは、ポータブルトイレを用いるなど、できる限り排泄の自立を支援する。
失禁は、利用者の自尊心を傷つけるので、失禁に至らないように直ちに対応する。また、プライバシーを守る工夫も必要である。夜間などは、ポータブルトイレを用いるなど、できる限り排泄の自立を支援する。
利用者が安全に安心して排泄できるように、トイレ環境を整備する
立ち上がり時には、床に対して垂直に手すりが設置してあると使いやすい。
トイレでの排泄を維持するためには、トイレが居室の近くにある、洋式トイレにする、便座の高さを身体に合わせる、室温を調節するなどの配慮が求められる。
トイレでの排泄を維持するためには、トイレが居室の近くにある、洋式トイレにする、便座の高さを身体に合わせる、室温を調節するなどの配慮が求められる。
和式便器から洋式便器への改修は、介護保険の住宅改修費の給付対象である
和式便器から洋式便器への組み換え(洗浄機能等付きも可)は、利用者が立ち上がるのが困難な場合等を想定し、住宅改修費の対象となる。既存の便座に洗浄機能等をつける変更は対象とならない。
尿意・便意があり、座位を取ることができれば、トイレでの排泄が可能である
尿意・便意があり、座位を取ることができれば、トイレでの排泄が可能であるため。介護福祉職は、利用者の排泄の間隔や排泄習慣などを把握し、トイレ誘導などを行う。
また、利用者自身に出来る限り行ってもらいたい、できない部分を介助することが大切である。女性の場合、尿道に雑菌が侵入するのを防ぐため、前から後ろへ拭いて肛門部を清潔にする。
また、利用者自身に出来る限り行ってもらいたい、できない部分を介助することが大切である。女性の場合、尿道に雑菌が侵入するのを防ぐため、前から後ろへ拭いて肛門部を清潔にする。
加齢に伴い、尿道付近の括約筋が緩くなる
高齢者は、尿道付近の括約筋や骨盤底筋群の筋力低下のため、尿意を我慢することが難しく、尿失禁を起こしやすい。また、女性では、腹圧性尿失禁(くしゃみや咳などで腹部に力を入れた拍子に尿が漏れる)が多い。治療には骨盤底筋訓練法(ケーゲル法)が有効である。
骨盤底筋訓練法(ケーゲル法)
- 仰向けに寝て足を少し開き膝を立てます。
膝の間はこぶしをひとつ分くらい開け、体の力をぬきます。 - 肛門を閉めながら膣と尿道も10秒くらいぎゅーっと締め、息を吸いながら、肛門と膣を胃の方に吸い上げるように力を入れます。
その後、30秒くらいリラックスします。
これを10回繰り返しましょう。 - 次に、同じように肛門、膣、尿道を閉める動作をもっと早いテンポで行い、この「キュッ(締める)、パッ(緩める)」を1セットとして、10回繰り返します。
慣れてきたらだんだんと回数を増やすとよいでしょう。 - 1~3を1日数回に分けて5セット以上行います。
※力んでしまうと逆効果になります。
尿失禁のある利用者に、水分量を制限してはいけない
尿失禁があると、利用者自身が失敗を恐れて水分摂取を控えようとしやすい。しかし、水分制限をすると、脱水になりやすく尿路感染症にもかかりやすくなるので、水分制限をしてはいけない。
下痢を起こしている場合は、十分に水分補給し、おむつが汚れている場合は、皮膚のかぶれ、感染に注意し交換を行う。
下痢を起こしている場合は、十分に水分補給し、おむつが汚れている場合は、皮膚のかぶれ、感染に注意し交換を行う。
片麻痺のある人のおむつ交換は、麻痺側が下になる時間を短くする
麻痺側はあらゆる感覚が鈍くなっているので、麻痺側が下になることで皮膚が痛んだりしても分からない恐れがある。できる限り麻痺側が下になる時間を短くする工夫が必要である。
また、おむつ交換の際は、「失礼します」など、声掛けをする配慮が望ましい。おむつ交換時は、陰部の洗浄を丁寧に行い、尿道から肛門の方向へ拭き取り、清潔にする。
また、おむつ交換の際は、「失礼します」など、声掛けをする配慮が望ましい。おむつ交換時は、陰部の洗浄を丁寧に行い、尿道から肛門の方向へ拭き取り、清潔にする。
尿失禁が繰り返される場合も、安易におむつを使わない
おむつの使用は、皮膚のかぶれや感染を起こしやすいだけでなく、利用者の自尊心を著しく傷つける。できる限りおむつを使用せず、排泄サインを察知して早めのトイレ誘導や、ポーダブルトイレの使用などによって排泄の自立を促す努力が必要である。
おむつを装着する場合、腹部とおむつとの間に指2本程度の余裕をもつ
おむつを使用する場合、紙おむつの腹部のテープは腰前面4か所で止め、下段のテープは斜め上向きに、上段のテープは斜め下向きにとめて、左右対称になるようにすることなどに配慮する。
また、布おむつを使用する際、女性の場合には後ろ側を厚くし、男性の場合には前側を厚くすることが基本である。
また、布おむつを使用する際、女性の場合には後ろ側を厚くし、男性の場合には前側を厚くすることが基本である。
おむつ交換は、利用者のニーズに個別に対応する
おむつ交換は施設や介護福祉職の都合ではなく、利用者それぞれの排尿・排便に応じて行わなければならない。また、紙おむつは、利用者の体型や尿量にあわせて種類を選ぶ。
おむつを着用する場合は、利用者本人、家族と十分に話し合い、本人の気持ちに配慮する。
おむつを着用する場合は、利用者本人、家族と十分に話し合い、本人の気持ちに配慮する。
留置カテーテルを挿入している利用者は、尿道口周辺の清潔を心がける
膀胱留置カテーテルを挿入している場合は、尿路感染症を起こしやすいので、尿道口周辺の清潔を保つよう注意する。また、十分に水分を摂取して尿量を確保し、自浄作用を促す。
差し込み便器は、便意はあるがトイレへの移動が困難な場合などに、ベッド上で排便・排尿(女性の場合)をする用具である
男女共に、差し込み便器を使用する場合は肛門部が便器の中央に来るように注意する。男性の場合は尿器を同時に準備する。
ベッド上での排泄を説明し、了解を得ること、気兼ねなく1人で排泄できる環境をつくることが大切である。
ベッド上での排泄を説明し、了解を得ること、気兼ねなく1人で排泄できる環境をつくることが大切である。
差し込み便器
利用者に排尿や排便障害がある場合は、医師や看護師と連携し、早期の対応する
利用者に排尿や便意障害がある場合は、医師や看護師と連絡を密にし、疾患の発見・治療につなげる。そして医療的な見地からのケアに関する留意点を開き、実践する。また、高齢者は便秘になりやすい傾向にあるため、食物繊維が豊富な食事の摂取、適度な運動などを行い、便秘の予防を図ることが大切である。
そのためには、栄養士・調理師、介護支援専門とも十分な情報交換を行い、利用者に応じた食事・ケアプランを提供する。
そのためには、栄養士・調理師、介護支援専門とも十分な情報交換を行い、利用者に応じた食事・ケアプランを提供する。
和式便器から洋式便器への変更は、介護保険の住宅改修費の対象外となる。
×
和式便器から洋式便器への変更は、介護保険の住宅改修費の対象となる。
和式便器から洋式便器への変更は、介護保険の住宅改修費の対象となる。
尿失禁が繰り返された場合には、早期におむつを着用させることが望ましい。
×
尿失禁が繰り返された場合には、トイレ誘導やポータブルトイレの設置などで対応する。出来る限りおむつへの使用は避ける。
尿失禁が繰り返された場合には、トイレ誘導やポータブルトイレの設置などで対応する。出来る限りおむつへの使用は避ける。
膀胱留置カテーテルを挿入している場合は、尿道口周辺の清拭や洗浄の必要はない。
×
尿路感染症を起こしやすいため、尿道口周辺の清潔を保つ必要がある。
尿路感染症を起こしやすいため、尿道口周辺の清潔を保つ必要がある。
家事
家事には、家計管理も含まれる
家事とは、生活するための衣(洗濯・アイロンかけ・裁縫等)・食(買い物・調理・片付け等)・住(整理整頓・掃除・ゴミ出し・修繕等)に必要な行為である。また、家計管理も家事の一部である。介護保険法における訪問介護のうちの生活援助や地域密着型共同生活介護のうち生活支援などの業務が家事にあたる。
訪問介護では、生活援助として家事支援を提供している
訪問介護の生活支援では、掃除、洗濯、ベッドメイク、衣類の整理、一般的な調理・配膳、買い物などの家事支援を提供する。
利用者以外の食事や行事食の調理、本人が使わない部屋の掃除、花木への水やり、ペットの世話や散歩などは、生活援助の範囲に含まれない。
利用者以外の食事や行事食の調理、本人が使わない部屋の掃除、花木への水やり、ペットの世話や散歩などは、生活援助の範囲に含まれない。
利用者のそれまでの生活の営みを継続する事ができるよう支援する
家事の介護では、利用者の意思と個性を尊重するだけでなく、利用者の残存能力を活かして自立を支援する。介護従事者は、利用者の生活の仕方を知り、利用者の意思と個性を尊重した家事支援を行うよう努める。利用者の家事への参加は、利用者の能力を高め、生活の質(QOL)を高める。
食の介護では、利用者が低栄養にならないように注意する
高齢者は、日中の活動量が少ないため、食欲が低下しやすく食事量が減りやすい。また、咀嚼しにくい肉、魚類のたんぱく質が摂りにくくなる。低栄養は褥瘡の原因ともなるので注意する。
高齢者の便秘を防ぐためには、食物繊維を摂取するとよい
高齢者は、腸の機能(蠕動運動)が低下して便秘を起こしやくすなるため、食物繊維を多く含む食品を摂取して排便を促す。
なお、そのほかの便秘予防には、規則正しく十分な食事量を摂ること、油脂類を摂ること、適度な運動をすることなどが有効である。
大腸の走行(上行結腸→横行結腸→下行結腸→S状結腸→直腸)に従って「の」の字に腹部マッサージをすると効果がある。
なお、そのほかの便秘予防には、規則正しく十分な食事量を摂ること、油脂類を摂ること、適度な運動をすることなどが有効である。
大腸の走行(上行結腸→横行結腸→下行結腸→S状結腸→直腸)に従って「の」の字に腹部マッサージをすると効果がある。
野菜の調理法のうち、ビタミンCの損失が最も多いのは煮物である
ビタミンCは加熱によって破壊される栄養素であるが、調理方法によって損失程度が異なる。損失程度の大きい順に並べると
煮る>ゆでる>漬ける>揚げる・炒める・蒸すとなる
煮る>ゆでる>漬ける>揚げる・炒める・蒸すとなる
刺身などの生魚食では、腸炎ビブリオ菌による食中毒が発生しやすい
魚介類とのその加工品では、腸炎部ビブリオ菌による食中毒が発生しやすい。症状としては、腹痛、下痢、発熱、嘔吐がみられる。
予防方法は、生魚を調理したまな板や包丁で野菜などを調理しないこと、真水で洗うこと、調理後は速やかに食べることなど。
予防方法は、生魚を調理したまな板や包丁で野菜などを調理しないこと、真水で洗うこと、調理後は速やかに食べることなど。
加熱不十分な肉類では、サルモネラ菌などによる直中毒が起こりやすい
加熱不十分な肉類による食中毒の原因細菌は、サルモネラ菌、病原性大腸菌、カンピロバクターなどがある。
病原性大腸菌では、出血性の下痢など症状が強烈なので注意する。
病原性大腸菌では、出血性の下痢など症状が強烈なので注意する。
ノロウイルスは、二枚貝に多く存在する
ノロウイルスは、牡蠣などの二枚貝に多く存在し、生食によって感染性胃腸炎を引き起こすと、下痢や嘔吐などの激しい症状が現れる。
調理の際は、中心部が85~90℃で90秒以上加熱する。
調理の際は、中心部が85~90℃で90秒以上加熱する。
洗濯の取扱い表示が「新JIS表示」に変更された
2016(平成28)年12月より、衣類等の洗濯表示(取扱い表示)が「新JIS表示」に変更された。
◆新しい「取扱い表示」の記号と意味
※消費者庁ホームページ
※家庭用品品質表示法に基づく繊維製品品質表示規程の改正について-衣類等の洗濯表示が変わります-(平成28年11月4日) [PDF:593KB]
◆新しい「取扱い表示」の記号と意味
※消費者庁ホームページ
※家庭用品品質表示法に基づく繊維製品品質表示規程の改正について-衣類等の洗濯表示が変わります-(平成28年11月4日) [PDF:593KB]
還元型漂白剤は、すべての繊維の白物に使える
漂白剤には、酸化型漂白剤と還元型漂白剤がある。酸化型漂白剤には塩素系漂白剤と酸素系漂白剤があり、どちらも毛や絹の漂白には使えないが、還元型漂白剤はすべての繊維に使える。
塩素系漂白剤は、酸性の洗剤と混ぜると塩素ガスが発生して危険なので、混ぜてはいけない。
ドライクリーニングした衣類は、ビニール袋をはずして保管する
ドライクリーニングした衣類は、ビニール袋から出して風を通した後で保管するとカビが発生しにくい。また、毛(ウール)や絹は虫に食われやすいので、防虫剤を用いる。防虫剤には置くタイプや吊り下げるタイプなど様々な種類があるが、併用できないものも多いので、使用上の注意をよく読んで従うようにする。
ドラム式の洗濯機は泡の立ちにくい洗剤がよい
一般的には、洗濯石鹸は泡立ちがよい方が洗浄力が高いが、ドラム式の洗濯機はたたき洗いを応用したものなので、泡で洗浄力が落ちてしまうのを避けるため、泡の立ちにくい洗剤を選ぶ。
しみ抜きは、しょうゆやジュースは水や温水を使い、口紅やチョコレートはベンジンを使う
◆しみの種類としみ抜き方法
家の介護では、利用者の残存能力を活かして自立を支援する。
〇
利用者の家事への参加は、利用者の能力を高め、生活の質(QOL)を高める。
利用者の家事への参加は、利用者の能力を高め、生活の質(QOL)を高める。
刺身などの生魚食では、サルモネラ菌などによる食中毒が起こりやすい。
×
刺身などの生魚食では、腸炎ビブリオ菌などによる食中毒が起こりやすい。
刺身などの生魚食では、腸炎ビブリオ菌などによる食中毒が起こりやすい。
漂白剤には酸化型漂白剤と還元型漂白剤があり、酸化型漂白剤はすべての繊維に使用できる。
×
漂白剤には酸化型漂白剤と還元型漂白剤があり、還元型漂白剤はすべての繊維に使用できる。
漂白剤には酸化型漂白剤と還元型漂白剤があり、還元型漂白剤はすべての繊維に使用できる。
衣類についた口紅やチョコレートのしみは、ベンジンを使ってしみ抜きをすとよい。
〇
水溶性のしょうゆ・ソース、血液などは水で濡らしてしみ抜きをする。
水溶性のしょうゆ・ソース、血液などは水で濡らしてしみ抜きをする。
睡眠
より良い睡眠をとるためには、日中の活動を充実させることが有効である
◆安眠のための援助
・適度な室温を保つ
・静かで、適度に暗い環境を整える
・寝具を温かく、柔らかく軽いものにするなど、利用者の好みに応じて工夫する
・日中の活動を充実させる
・昼寝をし過ぎないように注意する
・就寝前に、入浴、歯磨き、洗面などを行い、身体が冷えないようにしておく
・空腹になり過ぎないように配慮する
・睡眠薬などはできるだけ使わないようにする
・静かで、適度に暗い環境を整える
・寝具を温かく、柔らかく軽いものにするなど、利用者の好みに応じて工夫する
・日中の活動を充実させる
・昼寝をし過ぎないように注意する
・就寝前に、入浴、歯磨き、洗面などを行い、身体が冷えないようにしておく
・空腹になり過ぎないように配慮する
・睡眠薬などはできるだけ使わないようにする
マッサージは、末梢神経や筋肉の興奮を鎮静化する
マッサージには、血行を良くして新陳代謝を高める効果がある。そのため、末梢神経の興奮が抑えられ痛みが軽減し、睡眠が促される。ただし、医学的に禁忌の場合もあるので注意する。
冷罨法、温罨法も有効である。また、安楽な姿勢であっても同じ姿勢を長時間続けると疲れるので、定期的な体位変換が必要である。
冷罨法、温罨法も有効である。また、安楽な姿勢であっても同じ姿勢を長時間続けると疲れるので、定期的な体位変換が必要である。
終末期の介護
終末期介護(ターミナルケア)では、個人の尊厳を重視することが必要である
最期まで、個人の尊厳を重視し、主に苦痛を緩和するケアを行う。不治の病のために死期が近づいた利用者に対しては、医療職と密接に連携し、身体的苦痛だけでなく精神的・社会的、霊的な苦痛を緩和し、その人らしい最期を迎えられるよう支援することが大切である。
終末期介護(ターミナルケア)では、利用者や家族の意向に沿った介護を行う
終末期介護で、利用者や家族の意向に沿った介護を行うためには、利用者や家族と終末期の迎え方について話し合っておくことが必要である。なお、終末期の介護に移行する時期は介護福祉職ではなく、利用者と家族が医師と相談しながら決定する。
可能な限り、食事を経口摂取できるように介助する
尊厳に満ちた死を迎えられるように、終末期であっても、可能な限り、食事は経口摂取できるよう支援する。その際は、栄養量の確保よりも、楽しみに重点を置く。また、体調の良い時に、介護職と医療職、ひいては家族と連携しながら行うことが大切である。
臨終期には、安心できる環境を提供するよう努める
静で明るすぎず、暗すぎない、心地よい室内環境を整え、できるだけ利用者の家族が傍に居られるように配慮する。臨終期まで聴覚や触覚は比較的に維持されているため、言葉かけや、体に触れることは最期まで続けるとよい。
介護福祉職が利用者を亡くした家族と悲しみ(悲嘆)を共有するには、家族の話を傾聴する
家族が利用者の死を受け入れるためには、利用者の死を十分に悲しむことも必要である。このような「喪の作業」をグリーフ・ワークという。
利用者が亡くなってからも死者を悼むなど、遺族をケアするグリーフケアも終末期の家族支援である。
利用者が亡くなってからも死者を悼むなど、遺族をケアするグリーフケアも終末期の家族支援である。
終末期には、医師との連携が不可欠である
介護福祉職は、利用者が望む終末期とするために医師(主治医)、医療職と協働する。痛みの緩和や人工呼吸器を用いる場合は医師による処置が必要である。また、利用者の状態が急変した場合には家族、医師に速やかに連絡し、対処を依頼する。
終末期介護(ターミナルケア)では、終末期の迎え方についての話には、触れないようにする。
×
終末期介護(ターミナルケア)では、利用者や家族の意向に沿った介護を行うため、利用者や家族と終末期の迎え方について話し合っておくことが必要である。
終末期介護(ターミナルケア)では、利用者や家族の意向に沿った介護を行うため、利用者や家族と終末期の迎え方について話し合っておくことが必要である。
介護過程の概要
介護過程とは、最適な介護を実施するための一連のプロセスである
介護過程とは、個々の利用者に対して最も役に立つ介護を提供するための一連のプロセスである。
介護過程では、①利用者の抱えている介護上の課題を把握(アセスメント)②その解決のためにどのような介護を行うかを計画③実施、④その後、実施した介護の効果について評価(モニタリング)し、その介護を終了するか、継続するか、別の方法に変えるかを考える。
この過程を繰り返すことで、利用者により良い介護を提供することができる。
介護過程では、①利用者の抱えている介護上の課題を把握(アセスメント)②その解決のためにどのような介護を行うかを計画③実施、④その後、実施した介護の効果について評価(モニタリング)し、その介護を終了するか、継続するか、別の方法に変えるかを考える。
この過程を繰り返すことで、利用者により良い介護を提供することができる。
利用者の情報集には、プライバシーに配慮し、個別性を理解する観察力が必要である
情報収集するには、偏見や先入観を持たず、徐々に接することにより得られる情報もあり、無理に聞き出そうとすることは避ける。ICFの視点に基づいて、「できること」「 していること」を確認し、課題解決の可能性がある情報を整理することなどが必要である。
アセスメントにより、利用者の解決すべき課題が明確になる
アセスメントとは、利用者の介護が必要な状況や状態の情報を収集し、そこから利用者が抱える真のニーズを把握し、解決するべき課題を明確にすることである。情報の解釈には多角的、専門的な視点が必要である。
アセスメントし、生活課題を明らかにすることが支援の根拠となる
収集した情報を基に、利用者の抱えている生活課題とニーズ(どのような支援を必要としているか)について分析する。
生活課題とは、利用者の望む生活を実現するために解決すべきことである。生活課題が複数ある場合は、生命の安全や生活の安定、生活の質(人生の豊かさ)に着目して優先順位を決める。
生活課題とは、利用者の望む生活を実現するために解決すべきことである。生活課題が複数ある場合は、生命の安全や生活の安定、生活の質(人生の豊かさ)に着目して優先順位を決める。
モニタリングとは、実施された援助の効果を評価することである
モニタリングでは、実際に行った援助が、利用者の課題の解決のためにどの程度効果があったのかを評価する。
評価の結果、問題が未解決であったり、新たな課題が発見されたような場合は、再アセスメントを行って、再び援助を開始する。
評価の結果、問題が未解決であったり、新たな課題が発見されたような場合は、再アセスメントを行って、再び援助を開始する。
介護計画は、利用者や家族の同意を得て目標と実施計画と方法を共有し実施可能となる
介護計画は、利用者や家族に対して説明責任(アカウンタビリティ)と文書による同意が必要である。介護計画を実施した結果の評価は、利用者の生活課題がどの程度解決したのか、目標の達成度を明らかにすることである。
経過記録を残し、モニタリング(評価)し、介護過程は引き続き展開される。
経過記録を残し、モニタリング(評価)し、介護過程は引き続き展開される。
介護計画の作成にあたっては、5W1Hを踏まえて具体的に立案する
5W1Hとは、When(いつ)、Where(どこで)、Who(誰が)、What(何を)、Why(なぜ)、How(どのように)のこと。
介護計画の作成にあたっては、利用者のニーズなどを把握したうえで、これらを踏まえて具体的に立案する。また、利用者や利用者の家族も閲覧することを踏まえ、わかりやすい言葉を使用する。
介護計画の作成にあたっては、利用者のニーズなどを把握したうえで、これらを踏まえて具体的に立案する。また、利用者や利用者の家族も閲覧することを踏まえ、わかりやすい言葉を使用する。
利用者のニーズをつかむには、セルフケア能力の判断が大切である
セルフケア能力とは、利用者自身がどれくらい自分の身の回りのことができるか、という能力である。基本的に、利用者が自分ではできないことを介護従事者が支援するのであるから、何ができないかだけでなく、何を行っているか、何ができるかの把握も大切である。
介護計画の目標は、実現可能で具体的なものとする
介護計画は利用者にとって実現可能なものであり、具体的に、介護従事者がどのようなサービスを提供するかが明確であることが大切である。そうでなければ、計画は実行性のない絵に描いた餅になってしまうからである。
支援目標は、長期目標と、それを達成するための短期目標を設定する。
支援目標は、長期目標と、それを達成するための短期目標を設定する。
介護過程におけるアセスメントの段階で、介護計画が作成される。
×
アセスメントの次の段階が、介護計画の作成である。
アセスメントの次の段階が、介護計画の作成である。
アセスメントの意味
アセスメントは、「課税」「査定」「税額」といった意味の英語【assessment】から来ているカタカナ用語です。日本では主に、客観的に「評価する」「査定する」という意味で使われています。
看護・介護のアセスメント
患者の情報には、体温や血圧・脈拍などのデータなどの「客観的情報」と、患者が感じている痛みや不安・不調などの「主観的情報」があります。このような患者の状態を分析・評価することを「看護アセスメント」といいます。
看護の現場では、これらの情報を基に患者の状態に合ったケアプランを作成します。介護の現場でも同様に、介護対象者やその家族と面談を行い、まずは本人の心身の状態や日常生活の状況といった情報を収集する必要があります。これが「介護アセスメント」です。
アセスメントの意味
アセスメントは、「課税」「査定」「税額」といった意味の英語【assessment】から来ているカタカナ用語です。日本では主に、客観的に「評価する」「査定する」という意味で使われています。
看護・介護のアセスメント
患者の情報には、体温や血圧・脈拍などのデータなどの「客観的情報」と、患者が感じている痛みや不安・不調などの「主観的情報」があります。このような患者の状態を分析・評価することを「看護アセスメント」といいます。
看護の現場では、これらの情報を基に患者の状態に合ったケアプランを作成します。介護の現場でも同様に、介護対象者やその家族と面談を行い、まずは本人の心身の状態や日常生活の状況といった情報を収集する必要があります。これが「介護アセスメント」です。
評価では、利用者に対して設定した目標がどの程度達成できたかを確認する。
〇
評価の結果、問題が未解決であったり、新たな課題が発見されたような場合は、再アセスメントを行い、再び援助を開始する。
評価の結果、問題が未解決であったり、新たな課題が発見されたような場合は、再アセスメントを行い、再び援助を開始する。
介護計画に長期目標を設定した場合には、短期目標は設定しない。
×
介護計画には、長期目標と短期目標の両方を設定する必要がある。
介護計画には、長期目標と短期目標の両方を設定する必要がある。
介護過程の実際
援助の効果については、ADLだけでなく多面的に評価する
援助を実行した後に、援助の効果について評価する(モニタリング)。その際、日常生活動作(ADL)がどのように変化したかだけでなく、生活の質(QOL)が向上したかを含め、多面的に評価することが求められる。
観察のポイントは、利用者の身体的側面、認識・心理的側面、行動面の3つである
高齢者や障害者は身体状況に変化を起こしやすいため、観察が必要であり、介護活動の出発点は観察であるといえる。
《観察ポイント》
①身体的側面…身体に何らかの違和感、症状・障害がないか
②認識・心理的側面…利用者本人が身体状況や生活環境についてどう考えているか
③行動面…利用者の生活にどのような制限や不自由さがあるか
①身体的側面…身体に何らかの違和感、症状・障害がないか
②認識・心理的側面…利用者本人が身体状況や生活環境についてどう考えているか
③行動面…利用者の生活にどのような制限や不自由さがあるか
訪問介護計画は、サービス提供責任者が作成する
訪問介護計画は、サービス提供責任者が作成する。訪問介護計画には、利用者の日常生活全般の状況や希望を踏まえた上で、訪問介護の目標、その目標を達成するための具体的なサービスの内容などが記載されている。利用者又は家族に説明し、利用者の同意を得て確定する。
介護計画は、定期的にモニタリングを実施し、必要に応じて変更する
定期的にモニタリングを実施し、利用者の心身状態や生活環境の変化、要介護度の変更、利用者の希望などによって、介護計画の内容を変更することを検討する。
介護計画の見直し、変更を行う際は、サービス担当者会議(ケアカンファレンス)を行い、利用者や家族の意向と専門職などの意見を聞き、利用者や家族に説明し文書において同意を得る。
介護計画の見直し、変更を行う際は、サービス担当者会議(ケアカンファレンス)を行い、利用者や家族の意向と専門職などの意見を聞き、利用者や家族に説明し文書において同意を得る。
