介護福祉士試験
対策教室
領域Ⅲ:こころとからだのしくみ
人間の成長と発達
乳幼児期の成長スピードは、個人差が大きい
乳幼児期には、運動機能、言語、社会性、認知力などが著しく成長するが、成長のスピードや段階は個人差が大きい。

乳幼児期以降の生理的発達は、神経系・全身系・生殖系・リンパ系で発達の仕方が異なる
全身系の成長をみると、1歳の時点で身長は75㎝前後(出生時の約1.5倍)、体重は9kg前後(出生時の約3倍)程と、急速に発達する。

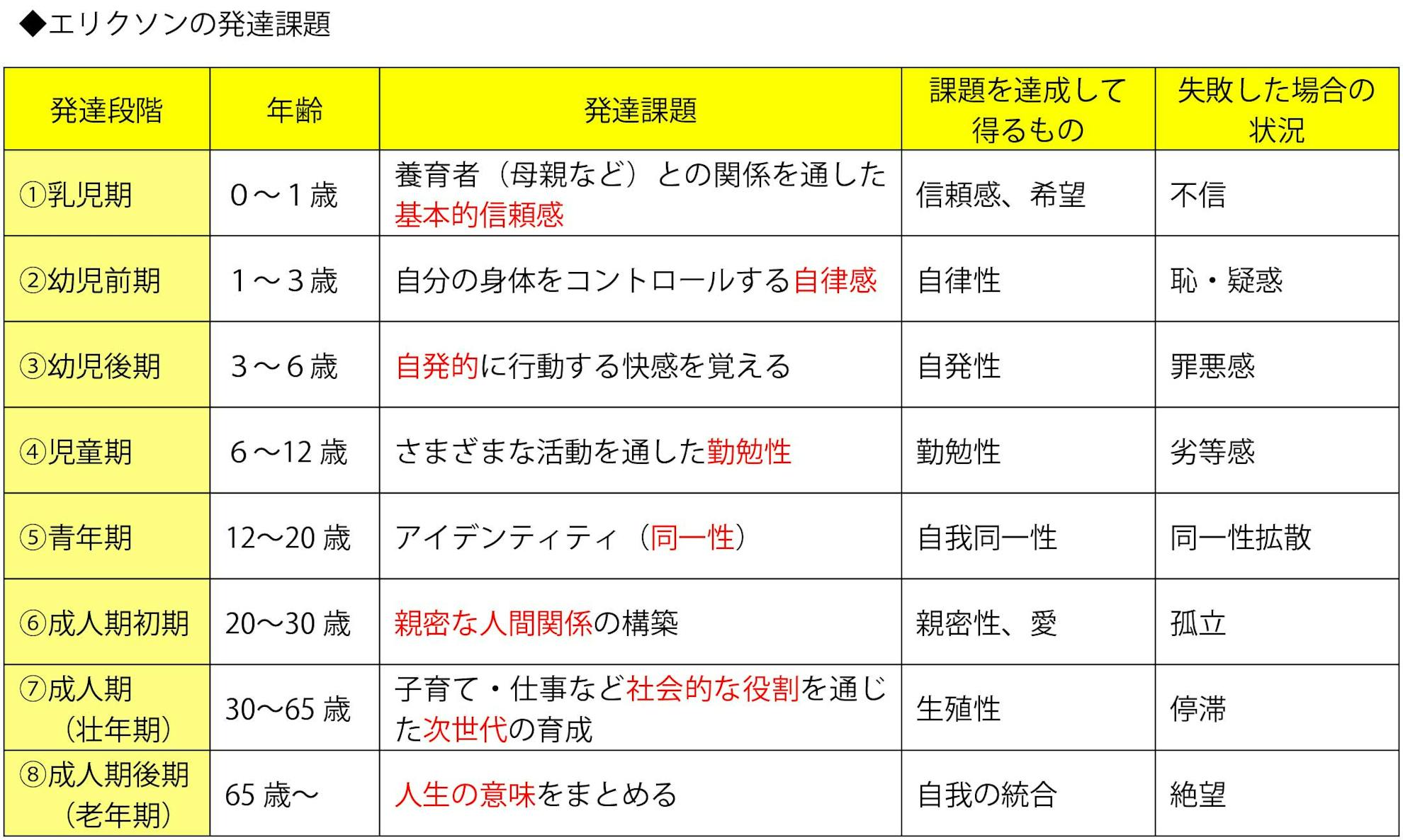
エリクソンは人格の発達を8段階に分けた
エリクソンは人生における人格の発達段階を8段階に分けた。
そしてそれそれに克服すべき課題とそれを克服したときに到達できる状態、失敗した時に陥る状態を示した。
そしてそれそれに克服すべき課題とそれを克服したときに到達できる状態、失敗した時に陥る状態を示した。
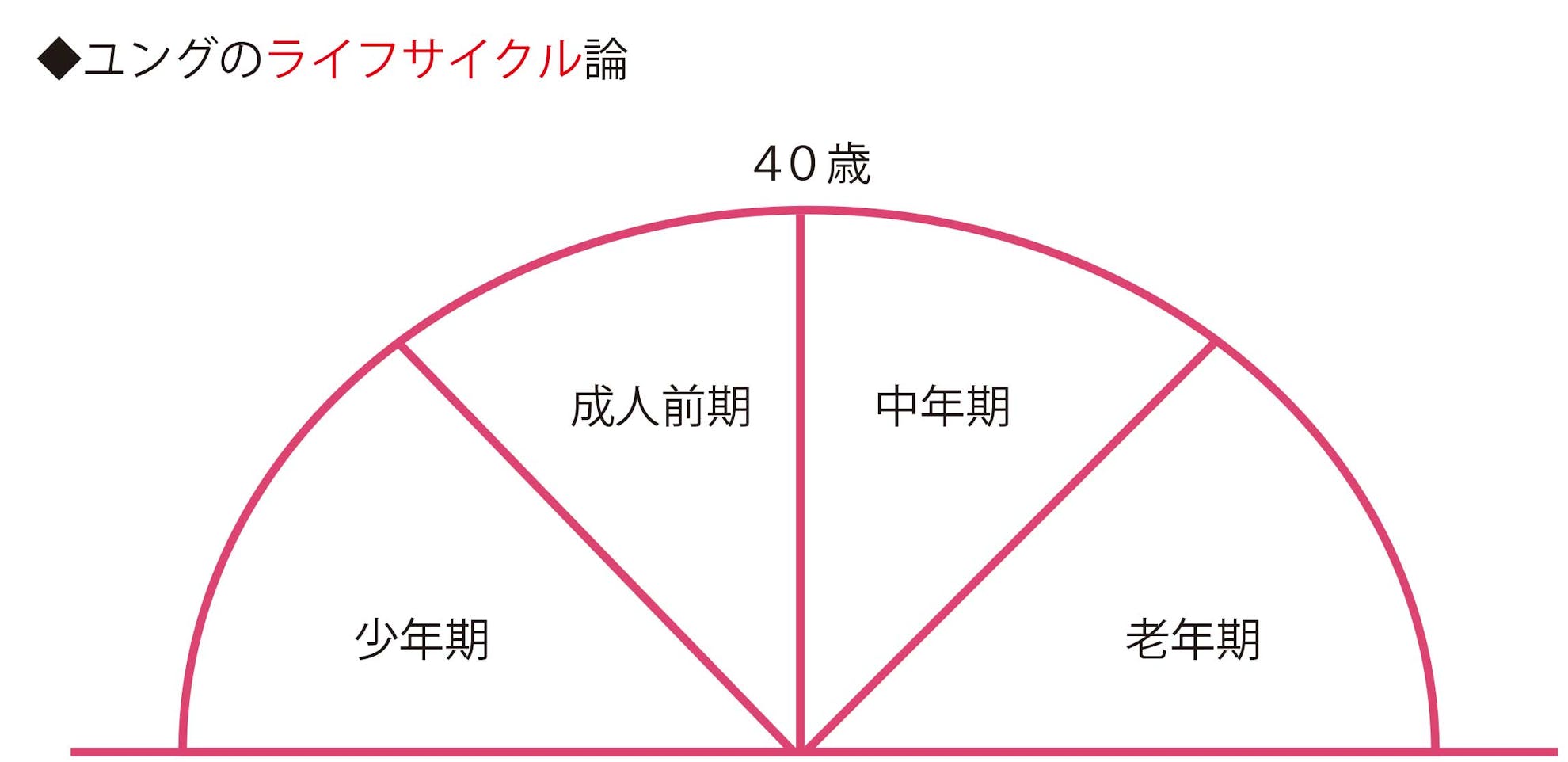
ユングは40歳前後を人生の正午にあたるとした
ユングのライフサイクル論では、人生を4段階に分けている。
最初の1/4が少年期、次の1/4が成人前期、40歳は「人生の正午」(ど真ん中)にあたり、後半の1/4が中年期、最期の1/4が老年期となる。
最初の1/4が少年期、次の1/4が成人前期、40歳は「人生の正午」(ど真ん中)にあたり、後半の1/4が中年期、最期の1/4が老年期となる。
ピアジェは、認識や思考の発達を4段階に分けた

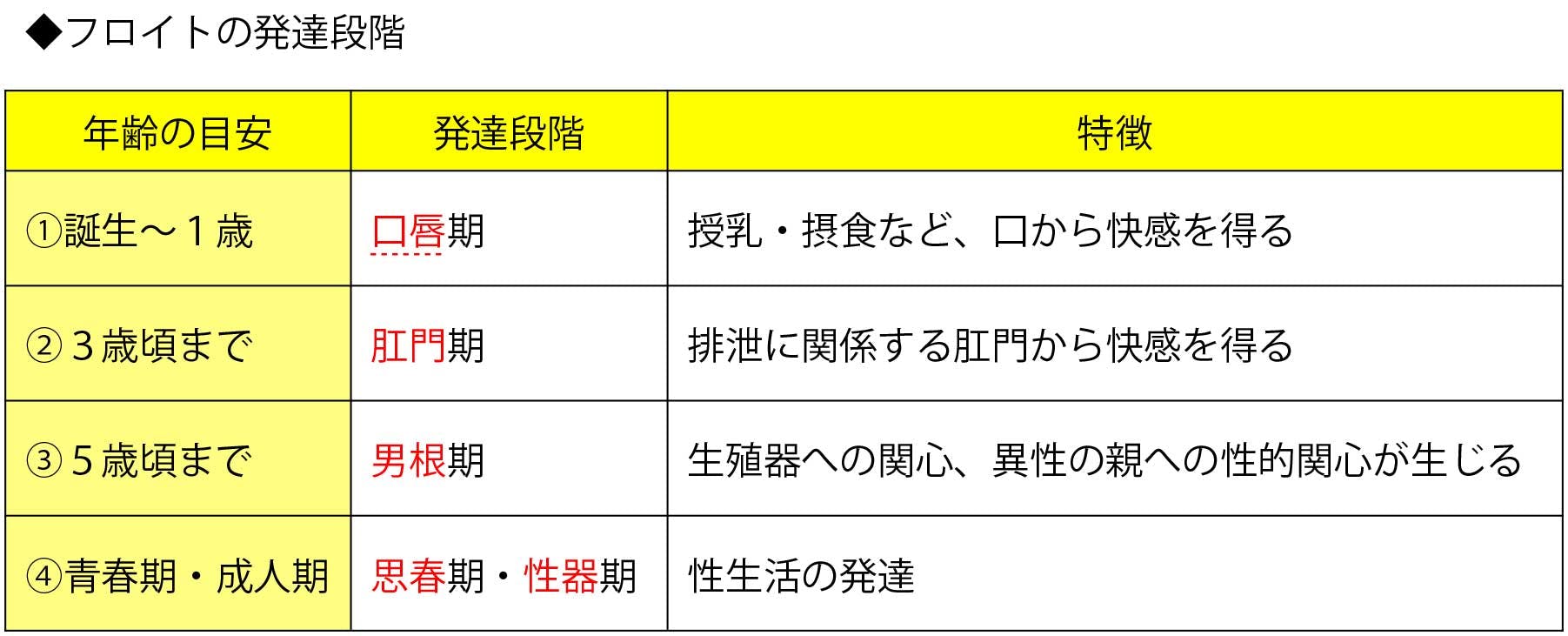
フロイトは、5つの発達段階を提唱した
フロイトはリビドー(性的エネルギー)の現れ方に着目し、5つの発達段階を提唱した。老年期に相当する発達段階はなく、成人期までの分類となっている。
エリクソンは、認知機能の発達段階を8階段に分けて示した。
×
エリクソンは、人格の発達段階を8段階に分けて示した。
エリクソンは、人格の発達段階を8段階に分けて示した。
フロイトは、3歳頃までの発達段階を口唇期とした。
×
3歳頃までの発達段階は肛門期である。口唇期は1歳頃までをいう。
3歳頃までの発達段階は肛門期である。口唇期は1歳頃までをいう。
老年期の発達と成熟
ライチャードは、定年退職後の男性高齢者の人格を5つに分類した
ライチャードによる定年退職後の男性高齢者を対象とした人格分類は、以下のとおりである。

サクセスフル・エイジングとは、老化に適応した主観的な幸福感がある生き方をいう
サクセスフル・エイジングは、老化に対応した主観的な幸福感がある生き方であり、①長寿、②高いQOL、③社会貢献の要素で構成されるものである。
サクセスフル・エイジングを得るためには、自分の人生が満足できるものであるかどうか、老年期の発達課題が達成できるかという2点がポイントとなる。
サクセスフル・エイジングを得るためには、自分の人生が満足できるものであるかどうか、老年期の発達課題が達成できるかという2点がポイントとなる。
プロダクティブ・エイジングは、生産的高齢者などと訳されるものである
プロダクティブ・エイジングとは、生産的高齢者などと訳され、高齢者にさまざまな生産的な活動に寄与し自立を求めた概念であり、バトラーが提唱した。
プロダクティブな活動には、セルフケア、労働、学習、ボランティア活動、家事、趣味などが含まれる。
プロダクティブな活動には、セルフケア、労働、学習、ボランティア活動、家事、趣味などが含まれる。
セルフケアは、プロダクティブな活動に含まれない。
×
プロダクティブな活動には、セルフケア、労働、学習、ボランティア活動などが含まれる。
プロダクティブな活動には、セルフケア、労働、学習、ボランティア活動などが含まれる。
老化に伴う心身の変化
加齢に伴い流動性知能は低下するが、結晶性知能は維持される
加齢に伴って、知覚速度や書字速度などの情報処理スピードは遅くなる。
情報処理能力は流動性知能(学習や文化の影響を受けにくい知的能力、動作的知能)であり、加齢に伴って低下しやすい。これに対し、結晶性知能(学習・文化・経験に磨かれる能力、言語的知能)は衰えにくい。
情報処理能力は流動性知能(学習や文化の影響を受けにくい知的能力、動作的知能)であり、加齢に伴って低下しやすい。これに対し、結晶性知能(学習・文化・経験に磨かれる能力、言語的知能)は衰えにくい。
老年期でも、意味記憶は低下しにくい
意味記憶とは、意味のある言葉や文章についての記憶である。
記憶力は、加齢に伴って衰えやすい機能であるといわれているが、意味記憶や手書き記憶(自転車の乗り方など身体が覚えている記憶)はよく保たれる。
記憶力は、加齢に伴って衰えやすい機能であるといわれているが、意味記憶や手書き記憶(自転車の乗り方など身体が覚えている記憶)はよく保たれる。
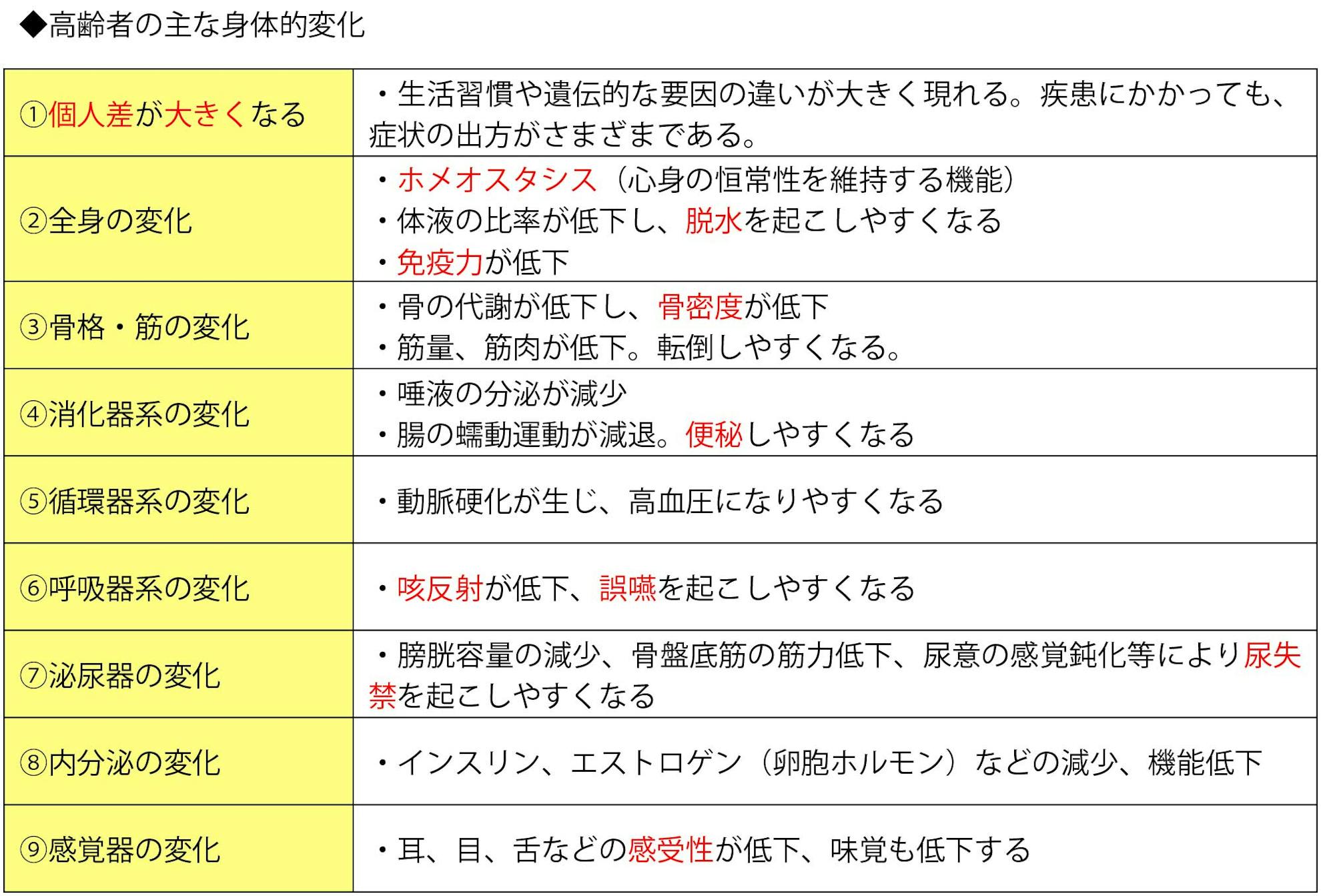
高齢者の身体的な特徴として、新陳代謝の低下、感覚器の機能低下、運動能力の低下などがある
老化に伴い、身体的な能力は、全身にわたって低下する。主な身体的変化は以下の通りである。
高齢者の心身機能の程度は、個人差が大きい
高齢になると、新陳代謝の低下、感覚器の機能低下、運動能力の低下など、全身的な機能低下が生じる。
高齢者では、生活習慣や遺伝的な要因の違いが大きく現れることから、心身機能の低下の出現の仕方は、個人差が大きい。
高齢者では、生活習慣や遺伝的な要因の違いが大きく現れることから、心身機能の低下の出現の仕方は、個人差が大きい。
免疫機能は、加齢とともに低下する
免疫機能の低下は、免疫細胞のT細胞を生産する胸腺や、リンパ球を多く含む膵臓が加齢とともに委縮することで起こる。
免疫機能が低下するとさまざまな疾患にかかりやすく、特に感染症では重症化しやすい。また、若いころに一度発症した結核が免疫力の低下で活性化し、高齢になってから再び発症するケースも多い。
免疫機能が低下するとさまざまな疾患にかかりやすく、特に感染症では重症化しやすい。また、若いころに一度発症した結核が免疫力の低下で活性化し、高齢になってから再び発症するケースも多い。
加齢に伴い、飲んだ薬が体内に長くとどまりやすいため、副作用が出やすい
高齢者は新陳代謝が低下しているため、服用した薬が体内に長くとどまる。また、体全体の抵抗力も弱くなっているので薬の副作用が出やすい。
介護従事者は、注意深く観察をして、必要があれば医療関係者に報告する。
介護従事者は、注意深く観察をして、必要があれば医療関係者に報告する。
加齢に伴い、視覚や聴覚の機能が低下してコミュニケーションをとりにくくなる
加齢に伴い、白内障や老人性難聴(感音性難聴)などで視力・聴力が衰える。
コミュニケーションに必要な情報は視覚や聴覚によって得られる部分が多いので、コミュニケーションがとりにくくなる。閉じこもりの原因の1つである。
コミュニケーションに必要な情報は視覚や聴覚によって得られる部分が多いので、コミュニケーションがとりにくくなる。閉じこもりの原因の1つである。
起居動作などの低下により、トイレへの移動に時間がかかり、排泄を失敗しやすくなる
高齢者は筋力の低下などのために動作が緩慢(かんまん)になっている。また、尿道の括約筋が緩くなっていることなどもあり、排尿や排便が間に合わなくなりやすい。高齢者は尿失禁をすると自尊心が大変傷つくので、介護従事者は早めのトイレ誘導を心がける。
入院などの環境の変化は、認知症の引き金となりやすい
高齢者は、新しい生活環境への適応力が低下しているため、病院への入院や施設への入所,引越などの生活環境の変化に対応できず、認知症が誘発されることがある。
また、配偶者など身近な人物との死別、転居、閉じこもり、寝たきりなども、認知症を招きやすい状況であるといえる。
また、配偶者など身近な人物との死別、転居、閉じこもり、寝たきりなども、認知症を招きやすい状況であるといえる。
結晶性知能は、加齢に伴って低下する傾向にある。
×
加齢に伴う低下がみられるのは、流動性知能である。
加齢に伴う低下がみられるのは、流動性知能である。
高齢者は、加齢に伴って代謝機能が低下するため、服用した薬の効果が現れにくい。
×
高齢者は、加齢に伴って代謝機能が低下するため、服薬した薬が現れやすく、副作用も現れやすい。
高齢者は、加齢に伴って代謝機能が低下するため、服薬した薬が現れやすく、副作用も現れやすい。
高齢者に多い症状・疾患
高齢者の症状は、非定型的である
高齢者の場合、疾患の現れ方が非定型的である。例えば、肺炎にかかっていても高熱が出ず、微熱程度の発熱にとどまることがあり、無痛性の心筋梗塞もある。全身の状態が悪化しやすく回復しにくい、複数の疾患を併発しやすいなど、高齢者に特有の状況が起こる。したがって介護従事者には健康観察について、より慎重であることが求められる。
高齢者は、心理的・身体的な誘因により精神神経症を起こしやすい
心理的な誘因としては、近親者との死別や転居などの環境の変化により、抑うつ状態を示すことがある。また、身体的な誘因としては、脱水による錯乱などがある。
高齢者の頭痛の原因は、さまざまである
高齢者の頭痛の場合、原因としては次のようなものがある。
緑内障……眼圧の異常によって起きる
くも膜下出血……急激な痛みを生じる
慢性副鼻腔炎……鼻腔とつながっているため、感染症によって炎症を起こしやすい
高血圧……まれに頭痛を起こすことがある
緑内障……眼圧の異常によって起きる
くも膜下出血……急激な痛みを生じる
慢性副鼻腔炎……鼻腔とつながっているため、感染症によって炎症を起こしやすい
高血圧……まれに頭痛を起こすことがある
高齢者の感染症は、呼吸器系と尿路系の感染が多い
高齢者に最も多い感染症は、膀胱炎などの尿路感染症である。インフルエンザ、肺炎などの呼吸器系感染症も多い。
高齢者は免疫力が低下しているために感染しやすい。また、尿路感染の場合、留置カテーテルを使用することも原因の1つとなっている。
高齢者は免疫力が低下しているために感染しやすい。また、尿路感染の場合、留置カテーテルを使用することも原因の1つとなっている。
糖尿病は、肥満や運動不足などが発病の誘因となる
糖尿病には、インスリンが不足して起きる1型糖尿病とインスリン非依存型の2型糖尿病がある。
2型糖尿病は、生活習慣病の1つで、肥満や運動不足が発病の誘因となる。治療は生活習慣の改善、すなわち、栄養バランスの取れた食事を適量摂取すること、適度な運動、適度な睡眠などが基本である。
2型糖尿病は、生活習慣病の1つで、肥満や運動不足が発病の誘因となる。治療は生活習慣の改善、すなわち、栄養バランスの取れた食事を適量摂取すること、適度な運動、適度な睡眠などが基本である。
糖尿病の三大合併症は、腎症、網膜症、神経障害である
糖尿病がおそろしいのは、重篤な合併症を引き起こすことがあるためである。
腎不全の第1位は、糖尿病性腎症であり、糖尿病性網膜症は、後天的失明の原因となる主要疾患である。また、糖尿病性神経障害のために、ケガや火傷に気づかず重症になることもある。
腎不全の第1位は、糖尿病性腎症であり、糖尿病性網膜症は、後天的失明の原因となる主要疾患である。また、糖尿病性神経障害のために、ケガや火傷に気づかず重症になることもある。
痛風は、足の親指の付け根に痛みが走る
痛風は中高齢の男性の多く見られ、プリン体の代謝異常により、血液中の尿酸値が上昇して起きる疾患である。
尿酸が一定量を超えると結晶化してこれが関節内に沈着する。多くは足の拇趾基関節(親指付け根)に起き、強烈な痛みを伴う。
尿酸が一定量を超えると結晶化してこれが関節内に沈着する。多くは足の拇趾基関節(親指付け根)に起き、強烈な痛みを伴う。
骨粗鬆症予防には、カルシウム、動物性たんぱく質、ビタミンC・Dをとる
骨粗鬆症は、閉経後の女性に多く見られる。女性ホルモン減少の影響などから骨の密度が低下しやすいためである。骨の構成成分であるカルシウムの摂取と、その吸収を促す良質なたんぱく質、ビタミンC・Dの摂取が必要である。またリンを摂り過ぎないこと、適度な運動や日光浴を行うことも大切である。
大腿骨頸部の骨折は、原則、手術をする
大腿骨頸部(足の付け根部分)は骨粗鬆症の高齢者などが転倒した場合に骨折することが多い。骨折部の癒合(ゆごう/くっつくこと)が期待できず、寝たきりの原因ともなるため、安静臥床期間を短くする目的で手術をする。
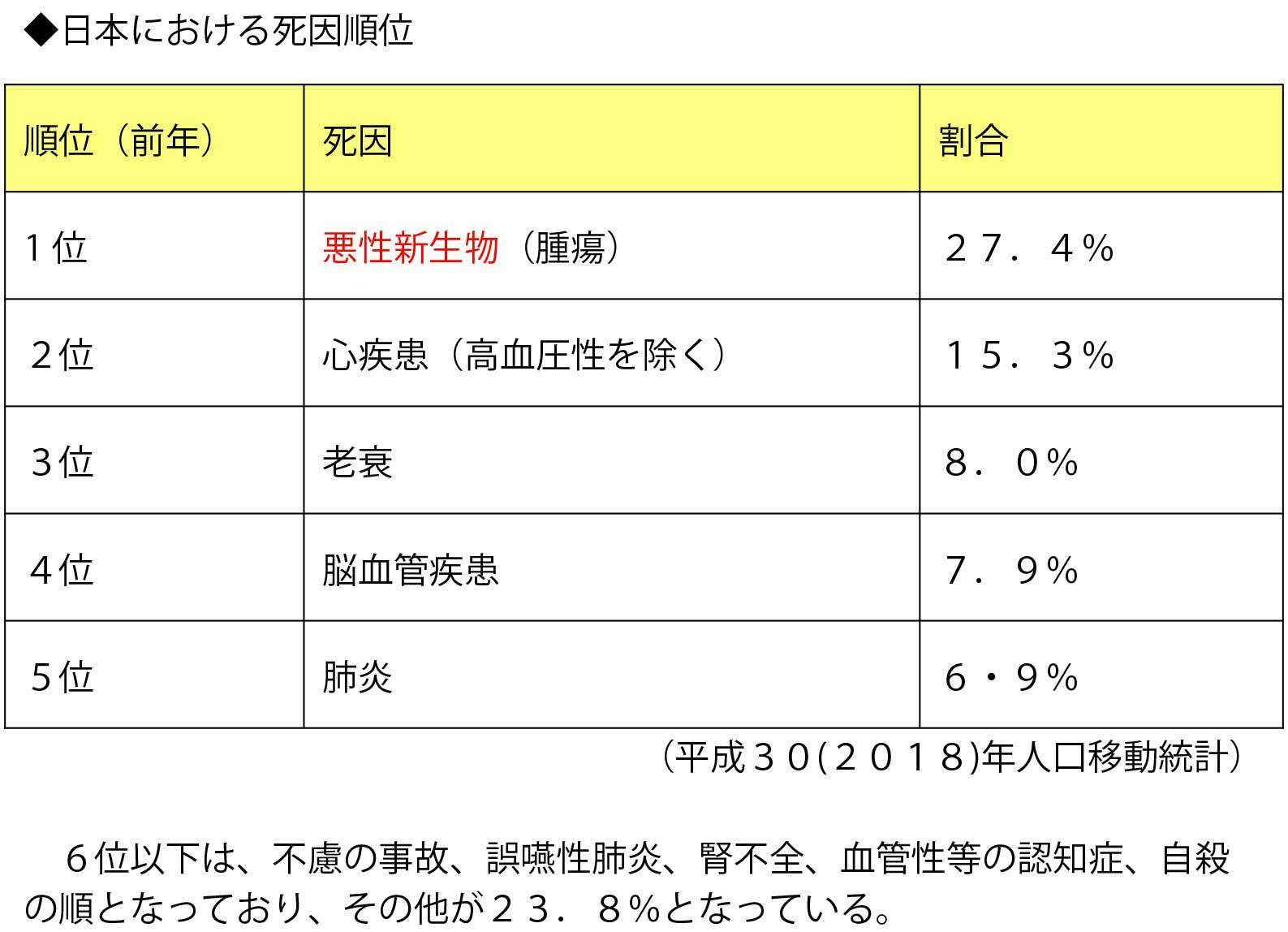
日本における死因の第1位は、悪性新生物(腫瘍)である
日本における死因の第1位は、悪性新生物(腫瘍)であり、全体の3割近くを占めている。3位(老衰)と4位(脳血管疾患)の順位が前年と入れ替わったが、僅差である。
動脈硬化は、動脈の内壁にコレステロールなどが蓄積して血管が弾力性や柔軟性を失った状態をいい、さまざまな疾患の原因となる
動脈硬化は、動脈の内壁にコレステロールや中性脂肪などが蓄積し、血管が狭くなったり狭くなったり、硬くなったりして弾力性や柔軟性を失った状態をいい、加齢や生活習慣の乱れによって生じる。
動脈硬化になると血液がスムーズに流れにくくなり、進行すると、心疾患(心筋梗塞、狭心症など)や脳血管疾患(脳梗塞、脳出血など)を引き起こす恐れがある。
動脈硬化になると血液がスムーズに流れにくくなり、進行すると、心疾患(心筋梗塞、狭心症など)や脳血管疾患(脳梗塞、脳出血など)を引き起こす恐れがある。
心筋梗塞は、冠動脈の動脈硬化によって血管が詰まり、血液の流れが完全に止まったものである
心筋梗塞は、心臓に血液を送る冠動脈の動脈硬化によって血管が詰まり、血液の流れが完全に止まったもので、心筋の一部が壊死を起こす。
症状としては、激しい胸痛が30分以上続き、呼吸困難や左肩の鈍痛、意識障害などが現れることもある。
症状としては、激しい胸痛が30分以上続き、呼吸困難や左肩の鈍痛、意識障害などが現れることもある。
心筋梗塞を起こすと通常は激しい胸痛に襲われますが、高齢者では痛みを感じない場合もあるので注意が必要です。
狭心症は、心筋の一部が一時的に酸素欠乏状態になるもので、放置すると心筋梗塞に移行することもある
狭心症は、心筋梗塞と同じく冠動脈の動脈硬化により血管の内部が狭くなることで引き起こされる。ただし、血流が完全に止まってしまう心筋梗塞とは異なり、心筋の一部が一時的に酸素欠乏状態になる。
症状は5分程度の胸痛と胸の圧迫感で、通常10分以内におさまる。ニトログリセリン等の舌下投与が有効である。
症状は5分程度の胸痛と胸の圧迫感で、通常10分以内におさまる。ニトログリセリン等の舌下投与が有効である。
心不全では、むくみ、チアノーゼ、呼吸困難などの症状が現れる
心不全は、心臓のポンプ機能が低下し、血液を体全体に十分に送り出せなくなった状態である。
左心室の機能が低下すると、栄養と酸素を含んだ血液を送り出す力が不十分になるためにチアノーゼや呼吸困難が起きる。
右心室の機能が低下すると、老廃物と二酸化炭素を含んだ血液が排出されにくいためむくみ(浮腫)が生じる。
左心室の機能が低下すると、栄養と酸素を含んだ血液を送り出す力が不十分になるためにチアノーゼや呼吸困難が起きる。
右心室の機能が低下すると、老廃物と二酸化炭素を含んだ血液が排出されにくいためむくみ(浮腫)が生じる。
脳出血の最大の原因は、高血圧である
脳出血とは脳内の血管が何らかの原因で敗れ、脳の中に出血した状態で、多くは高血圧によって起こる。
脳出血が生じることで脳実質が破壊され神経細胞が死んでしまうため、さまざまな後遺症が残ることもある。また、発祥前には、頭痛、めまい、気分が悪い、手足がしびれるといった症状がみられる。
脳出血が生じることで脳実質が破壊され神経細胞が死んでしまうため、さまざまな後遺症が残ることもある。また、発祥前には、頭痛、めまい、気分が悪い、手足がしびれるといった症状がみられる。
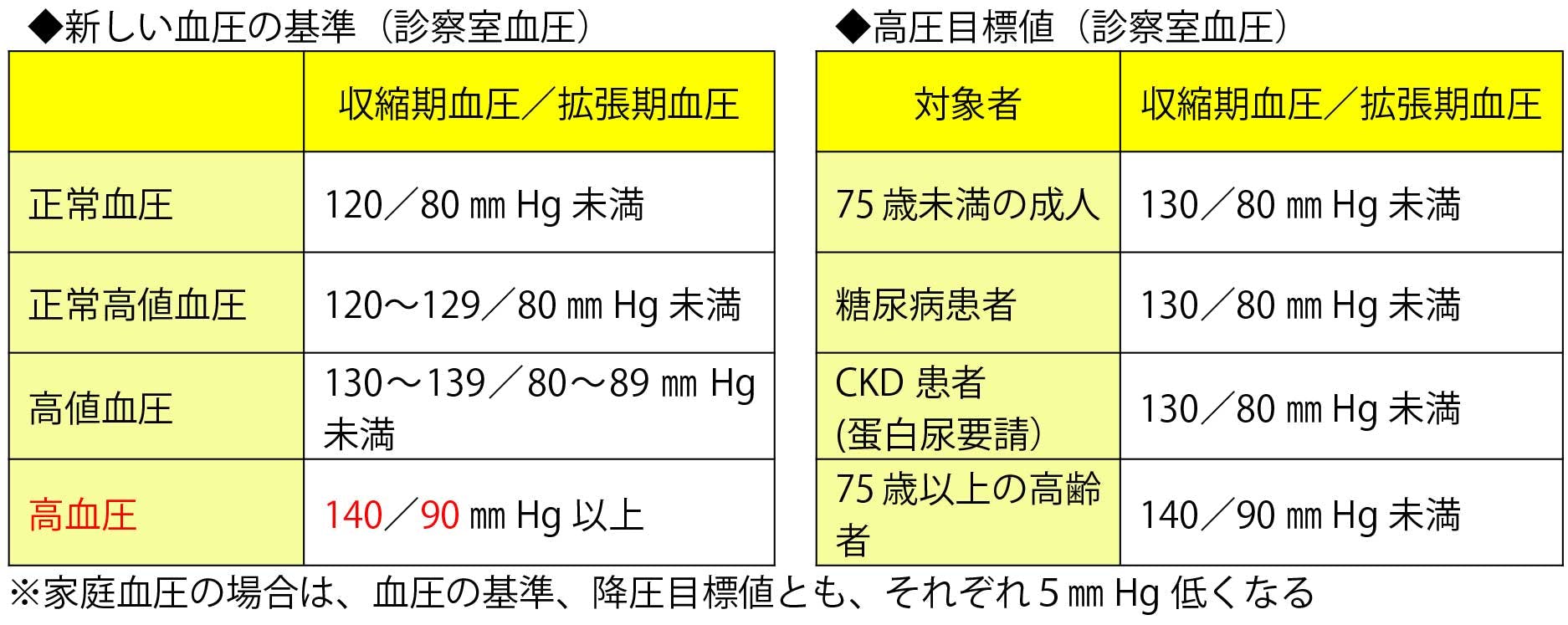
日本高血圧学会の「高血圧治療ガイドライン」が改訂され、新しい基準が示された
「高血圧治療ガイドライン2019」(日本高血圧学会)が発表され、新しい基準が示された。
脳梗塞は、大きく3つに分類される
脳梗塞は、脳の血管の詰まりや、脳の血流の著しい低下により部位の脳組織が壊死する状態のことで、3つに分類される。
①ラクナ梗塞……脳の細い血管が詰まって小さな脳梗塞ができる
②アテローム血栓性脳梗塞……脳や頸部の太い血管が詰まったり、はがれた血栓が脳の血管の一部に詰まった状態
③心原生脳塞栓症……心房細動、心臓弁膜症、心筋梗塞などのため心臓にできた血栓が血流で脳に流れてきて詰まった状態
①ラクナ梗塞……脳の細い血管が詰まって小さな脳梗塞ができる
②アテローム血栓性脳梗塞……脳や頸部の太い血管が詰まったり、はがれた血栓が脳の血管の一部に詰まった状態
③心原生脳塞栓症……心房細動、心臓弁膜症、心筋梗塞などのため心臓にできた血栓が血流で脳に流れてきて詰まった状態
高齢者のてんかんの原因として最も多いのは、脳出血や脳梗塞などの脳血管障害である
高齢者のてんかんは、意識障害、失語、麻痺など多様な症状がみられる。また、初回発作後の再発生率は高い。
てんかん発作時には、首の周囲の衣服を緩め、顔を横に向けるなどにより、誤嚥予防や気道の確保を図り、医療機関の受診が必要である。
てんかん発作時には、首の周囲の衣服を緩め、顔を横に向けるなどにより、誤嚥予防や気道の確保を図り、医療機関の受診が必要である。
高齢者の肝疾患は慢性肝炎が多く、進行すると肝硬変に移行する
肝炎の原因の多くを占める肝炎ウイルスには、A型、B型、C型などがある。
そのうち慢性肝炎を引き起こすのはB型とC型であり、特にC型肝炎は慢性化しやすい。
肝硬変は肝臓が繊維化して硬くなってしまったもので、がんが発生することもある。最近では、生活習慣の乱れによる脂肪肝やアルコール性肝炎から肝硬変や肝臓がんになるケースも増加している。
そのうち慢性肝炎を引き起こすのはB型とC型であり、特にC型肝炎は慢性化しやすい。
肝硬変は肝臓が繊維化して硬くなってしまったもので、がんが発生することもある。最近では、生活習慣の乱れによる脂肪肝やアルコール性肝炎から肝硬変や肝臓がんになるケースも増加している。
慢性腎不全は、肝機能の不可逆的な低下により体液の恒常性が維持できなくなった状態である
腎不全は、急性腎不全、慢性腎不全の急性増悪、慢性肝不全の3つに大別される。
急性腎不全と慢性腎不全の急性増悪は、腎機能障害により体液の恒常性を維持できなくっている状態であり、慢性腎不全は、腎機能の不可逆的な低下により体液の恒常性が維持できなくなった状態である。
慢性腎不全では食事療法が重要で、高カロリー食(塩分、たんぱく、水分、カリウムを制限する)とする。
急性腎不全と慢性腎不全の急性増悪は、腎機能障害により体液の恒常性を維持できなくっている状態であり、慢性腎不全は、腎機能の不可逆的な低下により体液の恒常性が維持できなくなった状態である。
慢性腎不全では食事療法が重要で、高カロリー食(塩分、たんぱく、水分、カリウムを制限する)とする。
白内障は水晶体に白濁(混濁)が起こるもので、ほとんどの高齢者に発生する
白内障は加齢に伴って増加し、70歳以上では約9割、90歳以上ではほぼ全ての人が白内障とされる。
初期の症状は羞明(しゅうめい/眩しさ)、夜間視力の低下、近見障害(老眼)などで、進行すると単眼複視、高度の視力低下を生じる。軽度であれば点眼薬や内服薬で進行を抑えるが、日常生活に支障がでてきた場合は手術を行う。
初期の症状は羞明(しゅうめい/眩しさ)、夜間視力の低下、近見障害(老眼)などで、進行すると単眼複視、高度の視力低下を生じる。軽度であれば点眼薬や内服薬で進行を抑えるが、日常生活に支障がでてきた場合は手術を行う。
緑内障には、眼圧が正常であっても起こる正常眼圧緑内障がある
緑内障は、眼圧の上昇により視神経が障害されて起こるが、眼圧が正常であっても同様の視神経障害が起こることがあり、これを正常眼圧緑内障という。緑内障の症状としては、中心暗点(視野が欠ける)、視野狭窄(視野が狭くなる)などがある。
なお、激しい頭痛や眼痛が起こる急性緑内障では、速やかな受診が必要である。
なお、激しい頭痛や眼痛が起こる急性緑内障では、速やかな受診が必要である。
難聴は、原因や障害のある部位によって、伝音性難聴と感音性難聴に大別できる
伝音性難聴は、音の振動を伝える外耳や内耳に障害があるもの(耳垢栓塞、中耳炎など)をいう。
感音性難聴は、音を信号として感じ取る内耳や聴覚神経に障害があるものをいい、加齢性(老人性)難聴、メニエール病、突発性難聴などが含まれる。
伝音性と感音性を併発する混合性難聴もある。なお、高齢者の難聴は認知症につながる危険もある。
感音性難聴は、音を信号として感じ取る内耳や聴覚神経に障害があるものをいい、加齢性(老人性)難聴、メニエール病、突発性難聴などが含まれる。
伝音性と感音性を併発する混合性難聴もある。なお、高齢者の難聴は認知症につながる危険もある。
高齢者に多いめまいやふらつきには、さまざまな原因がある
めやいやふらつきは、回転性、浮動性・動揺性、立ちくらみなどに分類される。
頻度が高いのは、良性発作性頭位めまい症、メニエール病である。高齢者では、起立性低血圧、脱水、椎骨脳底動脈循環不全によるものも多い。
頻度が高いのは、良性発作性頭位めまい症、メニエール病である。高齢者では、起立性低血圧、脱水、椎骨脳底動脈循環不全によるものも多い。

高齢者の肺炎では、非定型的な初発症状を示す場合がある。
〇
肺炎の場合は、高熱が出ず、微熱程度の発熱であったり、無痛性の心筋梗塞ということもある。
肺炎の場合は、高熱が出ず、微熱程度の発熱であったり、無痛性の心筋梗塞ということもある。
糖尿病の三大合併症は、糖尿病性神経障害、糖尿病性肝炎、糖尿病性網膜症である。
×
糖尿病の三大合併症は、糖尿病性神経障害、糖尿病性腎症、糖尿病性網膜症で、いずれも特定疾病とされている。
糖尿病の三大合併症は、糖尿病性神経障害、糖尿病性腎症、糖尿病性網膜症で、いずれも特定疾病とされている。
骨粗鬆症の予防方法として、適度の運動や日光浴がある。
〇
このほかに、カルシウム、良質なたんぱく質、ビタミンC・Dを摂取することが必要である。
このほかに、カルシウム、良質なたんぱく質、ビタミンC・Dを摂取することが必要である。
左心室の機能が低下すると、チアノーゼや呼吸困難が起きる。
〇
また、右心室の機能が低下すると、むくみ(浮腫)が生じる
また、右心室の機能が低下すると、むくみ(浮腫)が生じる
脳出血の多くは、前触れもなく突然起こる。
×
脳出血の発祥前は、多くの場合、頭痛、めまい、気分が悪い、手足がしびれるなどの症状がみられる。
脳出血の発祥前は、多くの場合、頭痛、めまい、気分が悪い、手足がしびれるなどの症状がみられる。
緑内障は眼圧が上昇して視神経が障害を受けるもので、眼圧が正常であれば起こることはない
×
緑内障は、一般的に眼圧が上昇して視神経が障害を受けるものであるが、眼圧が正常な正常眼圧緑内障もある。
緑内障は、一般的に眼圧が上昇して視神経が障害を受けるものであるが、眼圧が正常な正常眼圧緑内障もある。
高齢者は、加齢に伴って代謝機能が低下するため、服用した薬の効果が現れにくい。
×
高齢者は、加齢に伴って代謝機能が低下するため、服薬した薬が現れやすく、副作用も現れやすい。
高齢者は、加齢に伴って代謝機能が低下するため、服薬した薬が現れやすく、副作用も現れやすい。
認知症の基礎
認知症とは、脳の器質的障害などによって生じ、記憶力などが低下するものをいう
ICD-10(国際疾病分類10版)では、認知症を「通常、慢性あるいは進行型の脳疾患によって生じ、記憶、思考、見当識、理解、計算、学習、言語、判断など多数の高次脳機能の障害からなる症候群」と定義している。
認知症は、認知症の症状を引き起こす原因疾患によって分類される
認知症には、認知症の症状を引き起こす原因疾患があり、主要なものは変性疾患と脳血管障害に分けられる。

このほか、外傷性疾患、感染症、内分泌代謝性疾患によるものなどがある。
認知症では、記憶力、計算力、理解力、判断力が低下する
認知症の知的な障害としては、記憶力の低下、計算力の低下、理解力や判断力の低下などが見られる。
認知症では、認知機能障害のほかに、徘徊・不潔行為・収集癖などが生じることも多く、社会生活上の障害となる。
認知症では、認知機能障害のほかに、徘徊・不潔行為・収集癖などが生じることも多く、社会生活上の障害となる。
認知症では、日時、場所、人物などがわからなくなる見当識障害が起きることがある
認知症の場合、日時・場所・人物などがわからなくなる見当識障害を生じることがある。
例えば、自宅に居るのに「家に帰る」と言って出かけようとしたり、日付がわからなくなったり、亡くなった人に「会いに行く」と言ったりする。これが見当識障害である。
本人は、見当識障害などを自覚していない。
例えば、自宅に居るのに「家に帰る」と言って出かけようとしたり、日付がわからなくなったり、亡くなった人に「会いに行く」と言ったりする。これが見当識障害である。
本人は、見当識障害などを自覚していない。
認知症では、脳の病変により、知的機能が低下する
認知症では、単なる老化に伴う記憶力の低下とは異なり、脳の病変によって知能全般の低下が生じる。
主な症状として、認知機能の障害がある。
知能の低下は、血管性認知症では脳梗塞や脳出血によって脳細胞の一部が壊死するために生じ、アルツハイマー型認知症では、脳の萎縮のために生じる。
主な症状として、認知機能の障害がある。
知能の低下は、血管性認知症では脳梗塞や脳出血によって脳細胞の一部が壊死するために生じ、アルツハイマー型認知症では、脳の萎縮のために生じる。
認知症は、生活障害を引き起こす
認知症になると認知機能が低下し、生活障害が引き起こされる。
初期には、家事・買物・金銭管理などの手段的日常生活動作(IADL)の障害が生じる。
認知症の介護は、「認知症の人の生活を支える」という視点で接することが求められる。
初期には、家事・買物・金銭管理などの手段的日常生活動作(IADL)の障害が生じる。
認知症の介護は、「認知症の人の生活を支える」という視点で接することが求められる。
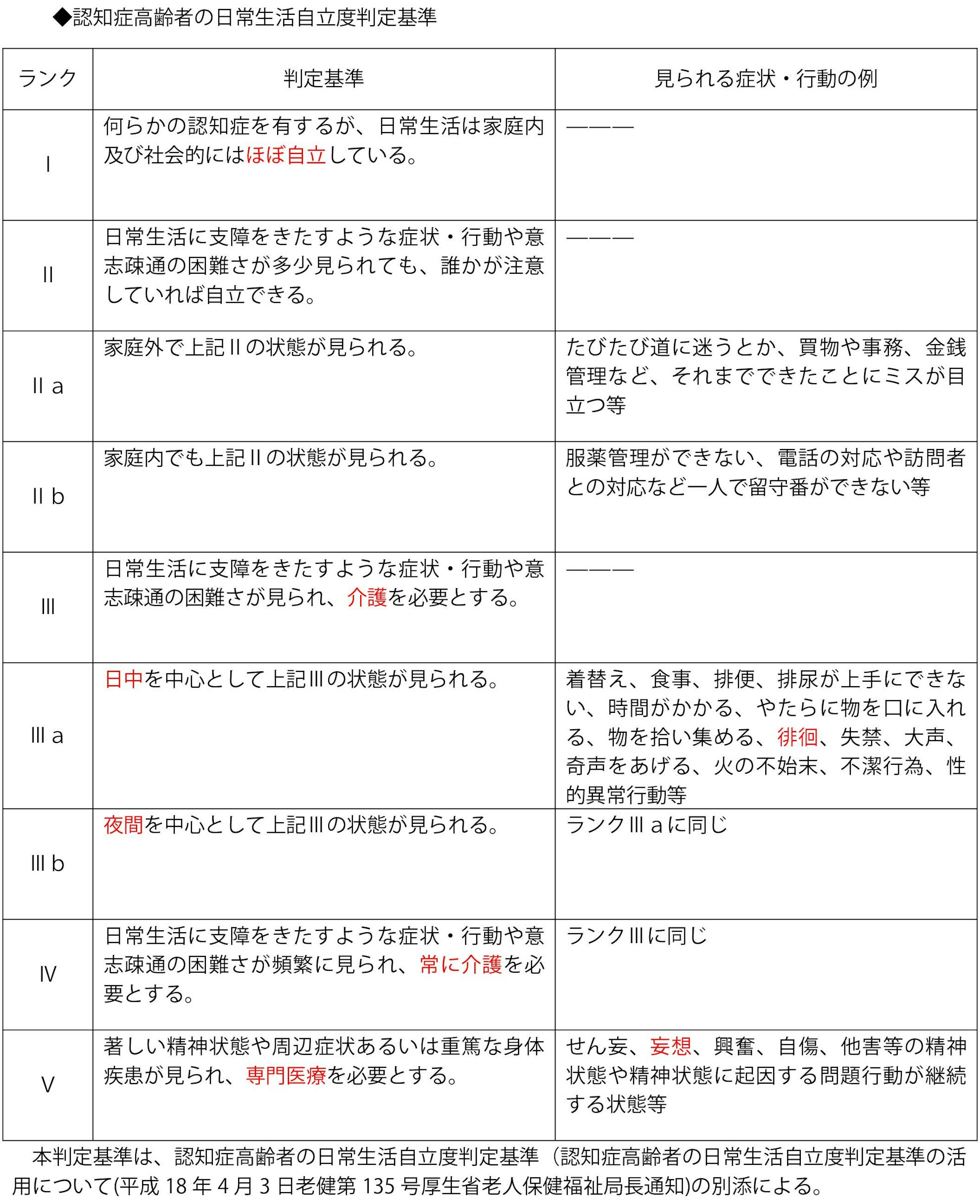
高齢者の認知症の程度は、「認知症日常生活自立度」で表される
アルツハイマー型認知症では、エピソード記憶や近時記憶の障害が著しい
アルツハイマー型認知症は脳の変性(萎縮)により起こるもので、初期症状として健忘(物忘れ)がみられる。
エピソード記憶(出来事そのものの記憶)や、近時記憶(最近の記憶)の障害が著しく、進行すると、見当識障害、注意障害、遂行機能障害、失認、失効などが加わり、社会的認知機能も障害される。
エピソード記憶(出来事そのものの記憶)や、近時記憶(最近の記憶)の障害が著しく、進行すると、見当識障害、注意障害、遂行機能障害、失認、失効などが加わり、社会的認知機能も障害される。
血管性認知症は、脳血管障害(脳出血・脳梗塞など)が原因となって発症する
血管性認知症の特徴的な症状として、会話や動作が緩慢になる、反応が鈍くなる、意欲や自発性が低下するなどがある。
大脳基底核に病変がある場合は、パーキンソン症状(振戦、無動、固縮、小刻み歩行など)などの運動障害を伴う。また、感情のコントロールがつかず、すぐに泣きだしたり、怒ったりする情動(感情)失禁もみられる。
大脳基底核に病変がある場合は、パーキンソン症状(振戦、無動、固縮、小刻み歩行など)などの運動障害を伴う。また、感情のコントロールがつかず、すぐに泣きだしたり、怒ったりする情動(感情)失禁もみられる。
前頭側頭型認知症の認知障害は、改善が困難である
認知障害のうち、慢性硬膜下血腫、正常圧水頭症、うつ病、甲状腺機能低下症など脳の器質的な疾患によるものでない場合には原因疾患の治療によって改善が可能であるが、アルツハイマー型認知症、血管性認知症、前頭側頭型認知症、レビー小体型認知症などの場合は改善が困難である。
レビー小体型認知症は、初期から生じる幻覚、特に幻視が特徴である
レビー小体型認知症は、脳の神経細胞に特殊なたんぱく質(レビー正体)が蓄積することによって起こる。
症状としては、記憶障害などの認知症の症状に加え、パーキンソン症状や幻視がみられる。幻視は比較的初期から現れ、具体的で鮮明であることが特徴である。
症状としては、記憶障害などの認知症の症状に加え、パーキンソン症状や幻視がみられる。幻視は比較的初期から現れ、具体的で鮮明であることが特徴である。
慢性硬膜下血腫では、転倒による脳打撲があった2~3か月後くらいに、頭痛やもの忘れの症状がみられる
慢性硬膜下血腫の原因には転倒による脳打撲があり、打撲時は痛みのほかは症状が見られない。
打撲後、数週間から3ヶ月後くらいに頭痛や、もの忘れの症状が生じる。
打撲後、数週間から3ヶ月後くらいに頭痛や、もの忘れの症状が生じる。
若年性認知症とは、65歳未満で発症する認知症をいう
若年性認知症は、65歳未満で発症する認知症であり、作業能率の低下など、実行機能の障害が先行して生じる場合がる。
若年性認知症の原因疾患としては、アルツハイマー病や血管性認知症が多くなっている。
若年性認知症で介護保険の第2号被保険者は、市町村が認めた場合に、障害福祉サービスを利用することもできる。
若年性認知症の原因疾患としては、アルツハイマー病や血管性認知症が多くなっている。
若年性認知症で介護保険の第2号被保険者は、市町村が認めた場合に、障害福祉サービスを利用することもできる。
うつ病やせん妄は、認知症の症状に似ているため、間違われやすい
うつ病は、意欲の低下や無関心などの症状を示すため、認知症が現れたと間違われる場合がある。
また、せん妄も、幻視、幻聴、妄想などを示すことから、認知症が現れたと間違われる場合がある。
なお、せん妄の原因には、脱水、脳の器質疾患、感染症、栄養失調、手術の影響などがある。
また、せん妄も、幻視、幻聴、妄想などを示すことから、認知症が現れたと間違われる場合がある。
なお、せん妄の原因には、脱水、脳の器質疾患、感染症、栄養失調、手術の影響などがある。
軽度認知障害(MCI)は、認知症の予備軍ととらえられている
軽度認知障害(MCI)は、認知症の前段階、健常状態と認知症の中間の状態とされる。診断を受けた人すべてが認知症になるわけではなく、適切な治療・予防をすることで健常状態に回復したり、認知症の発症を遅らせることができる可能性があるため、早期に受診し、診断を受けて適切な対処をすることが重要である。
認知症の症状は、中核症状と行動・心理状態(BPSD)に分類される
中核症状は認知症の中核となる症状で、原因疾患に罹患して認知症を発症した場合に必ずみられるものである。
◆主な中核症状
記憶障害、見当識障害、理解・判断力の低下、実行機能障害、言語障害(失語)、失行・失認など
行動・心理症状(BPSD)は、中核症状の周辺にあると位置づけられるもので、必ずみられるとは限らない。
◆主な中核症状
記憶障害、見当識障害、理解・判断力の低下、実行機能障害、言語障害(失語)、失行・失認など
行動・心理症状(BPSD)は、中核症状の周辺にあると位置づけられるもので、必ずみられるとは限らない。
行動・心理状態(BPSD)の現れ方は多岐にわたり、個人差も大きい
行動・心理症状(BPSD)は、行動症状と心理症状に分けられる。
症状は多岐にわたり、置かれている環境や人間関係、性格などが絡み合って起きてくるため、人によって現れ方が異なる。
症状は多岐にわたり、置かれている環境や人間関係、性格などが絡み合って起きてくるため、人によって現れ方が異なる。
長谷川式簡易知能評価スケールは、認知症診断のための知能検査である
長谷川式簡易知能評価スケール(HDS-R)は、日本で最も普及している認知症診断のための知能検査で、主に記憶力に関係した9つの質問で構成されている。満点は30点で、20点以下の場合は、認知症の疑いありとされる。
リアリティ・オリエンテーション(RO)は、現在認識を強める
リアリティ・オリエンテーションは現実認識を高めるような情報を与えるもので、いつもそうした関わり合い方をする24時間リアリティ・リエンテーションと、同程度の認知機能障害をもつ少人数のグループに対して決まった時間の中で行う教室リアリティ・オリエンテーションがある。
回想法は、認知症高齢者だけでなく 一般の高齢者にも有効である
回想法は、高齢者の過去の思い出について語り合い、長期記憶に働きかける心理療法で、老年期の発達課題である「自己の受容と統合」にも効果があり、高齢者全般に有効である。
音楽療法には、活動的な方法と受動的な方法がある
音楽療法には、歌ったり演奏したり、音楽に合わせて身体を動かしたりする活動的な方法と、音楽を聴いて心身の統合を図る受動的な方法がある。認知症の初期段階で有効とされる。
動作法では、ゆったりとした動作に集中する
動作法は、認知症高齢者や精神障害者などにも用いられる心理療法である。
ゆったりとした動作に集中することで自分を客観視することができ、心身をリラックスさせることができる。
ゆったりとした動作に集中することで自分を客観視することができ、心身をリラックスさせることができる。
認知症は、多数の高次脳機能の障害からなる症候群である。
〇
ICD-10(国際疾病分類10版)に定義されている。
ICD-10(国際疾病分類10版)に定義されている。
アルツハイマー型認知症も、脳の病変によって引き起こされる。
〇
アルツハイマー型認知症は脳の萎縮、血管性認知症は脳細胞の壊死によって生じる。
アルツハイマー型認知症は脳の萎縮、血管性認知症は脳細胞の壊死によって生じる。
アルツハイマー型認知症では、エピソード記憶の障害が著しい。
〇
エピソード記憶の障害とは、食事で例えると、「何を食べたか」ではなく、食べたこと自体を忘れてしまうこと。
エピソード記憶の障害とは、食事で例えると、「何を食べたか」ではなく、食べたこと自体を忘れてしまうこと。
軽度認知障害(MCI)は、診断を受けた人すべてが認知症になるわけではない。
〇
軽度認知障害(MCI)は、適切な治療・予防をすることで健常状態に回復したり、認知症の発症を遅らせることができる可能性がある。
軽度認知障害(MCI)は、適切な治療・予防をすることで健常状態に回復したり、認知症の発症を遅らせることができる可能性がある。
認知症の症状には中核症状と行動・心理状態(BPSD)があるが、どちらも必ずみられるものではない。
×
中核症状は認知症の中核となる症状であり、必ずみられるものである。
中核症状は認知症の中核となる症状であり、必ずみられるものである。
認知症高齢者に対する心理療法として、回想法や音楽療法などがある。
〇
回想法は、長期記憶に働きかけ、自己の受容と統合にも効果があるので、高齢者全般に有効である。
回想法は、長期記憶に働きかけ、自己の受容と統合にも効果があるので、高齢者全般に有効である。
認知症への支援
認知症初期集中支援チームは、認知症の疑いがある者などに対する初期支援を行う
認知症初期集中支援チームは、地域包括支援センターなどに配置され、自立生活のサポートとして、看護師、保健師、作業療法士などの複数の専門職が、認知症の疑いがある者、認知症がある者およびその家族を訪問し、アセスメントや家族支援などの初期支援を包括的かつ集中的に行う。
認知症地域支援推進員は、地域包括支援センターや市町村に配置されている
認知症地域支援推進員は、医療機関、介護サービス、地域の支援機関等をつなぐコーディネイターの役割を担っている。
認知症地域支援推進員の業務には、専門医療の専門機関などについての紹介、認知症に関する情報提供、認知症と確定診断を受けた高齢者の情報の把握、家族等からの認知症に関する総合相談などがある。
認知症地域支援推進員の業務には、専門医療の専門機関などについての紹介、認知症に関する情報提供、認知症と確定診断を受けた高齢者の情報の把握、家族等からの認知症に関する総合相談などがある。
認知症カフェ(オレンジカフェ)は、認知症の人や家族、地域住民、専門職などの誰もが参加できる集いの場である
認知症カフェ(オレンジカフェ)は、認知症の人や家族、地域住民、専門職などが参加して情報交換等を行う場であり、誰でも利用することができる。
認知症施策推進総合戦略(新オレンジプラン)では認知症の人の介護者への支援として設置が推進されている。
認知症施策推進総合戦略(新オレンジプラン)では認知症の人の介護者への支援として設置が推進されている。
認知症対応型共同生活介護は、家庭的環境と地域住民の交流の下でサービスを提供する
認知症対応型共同生活介護(認知症高齢者グループホーム)は、居室は原則として個室で、家庭に近い環境で「その人らしさ」を大切に生活する。
1日の日課はなく、個々人のペースを尊重している。家事を行ったりする程度の適度な刺激は認知症の進行を抑える効果がある。
1日の日課はなく、個々人のペースを尊重している。家事を行ったりする程度の適度な刺激は認知症の進行を抑える効果がある。
認知症対応型通所介護は、認知症がある要介護者を対象にした地域密着型サービスである
認知症がある要介護者を対象にした地域密着型サービスには認知症対応型通所介護と認知症対応型共同生活介護がある。
どちらのサービスも利用者に認知症があることを利用要件としているが、認知症の原因疾患が急性の状態にある者は対象外となる。
認知症対応型共同生活介護では、少人数での共同生活を営むことに支障がないことも要件に含まれている。
どちらのサービスも利用者に認知症があることを利用要件としているが、認知症の原因疾患が急性の状態にある者は対象外となる。
認知症対応型共同生活介護では、少人数での共同生活を営むことに支障がないことも要件に含まれている。
認知症疾患医療センターは、都道府県や政令指定都市が指定する病院に設置される
認知症疾患医療センターは、都道府県や政令指定都市が指定する病院に設置されるものであり、認知症の鑑別診断、医療機関等の紹介、援助方法の相談などを実施している医療機関である。
パーソン・センタード・ケアとは、認知症の人の気持ちに寄り添って行うケアである
パーソン・センタード・ケアとは個性(その人らしさ)を中心に据え、尊厳に配慮し、認知症の人の気持ちに寄り添って行うケアであり、さまざまな視点から「ひとりの人間」としてとらえるために、5つのアプローチ(認知障害、健康状態や感覚機能、個人史・生活歴、性格、社会心理学)をあげている。
ユマニチュードは、包括的コミュニケーションに基づいたケアの技法で、人間らしさを支えることを理念としている
ユマニチュードは、知覚・感情・言語などによる包括的コミュニケーションに基づいたケアの技法で、見る(しっかりと見つめ合う)、話す(優しく話しかける)、触れる(体に優しく触れる)、立つ(立つ力を引き出す)の4つを柱にして人間らしさを支えることを理念としている。
認知症対応型共同生活介護は、認知症の原因疾患が急性の状態にある者は対象とならない。
〇
認知症対応型共同生活介護は、認知症の原因疾患が急性期でなく、少人数での共同生活を営むことに支障がないことなどが要件となっている。
認知症対応型共同生活介護は、認知症の原因疾患が急性期でなく、少人数での共同生活を営むことに支障がないことなどが要件となっている。
障害の基礎
国際生活機能分類(ICF)は、医学モデルと社会モデルの統合モデルである
医学モデルは、障害を病気や外傷などから直接生じる個人の問題ととらえ、医学的な支援(治療)を重視するものである。
対して、社会モデルは、障害を社会的な環境によって作り出された問題とみなし、社会への参加を社会全体の責任であると考え、政治的な解決を重視する。
ICFモデルはこの対立する考えを統合したもので障害者福祉で活用されるようになってきている。
対して、社会モデルは、障害を社会的な環境によって作り出された問題とみなし、社会への参加を社会全体の責任であると考え、政治的な解決を重視する。
ICFモデルはこの対立する考えを統合したもので障害者福祉で活用されるようになってきている。
国際生活機能分類(ICF)は、国際障害分類(ICIDH)の改訂版である
ICFは1980(昭和55)年にWHOが作成したICIDHに改訂版で、2001(平成13)年に採択された。
ICFでは障害をマイナス面からではなく、生活機能というプラス面を見る視点から分類している。生活機能を、心身機能・身体構造、活動、参加の3側面からとらえ、すべての側面が相互に関係しあう相互作用モデルであり、統合モデルであるといえる。
ICFでは障害をマイナス面からではなく、生活機能というプラス面を見る視点から分類している。生活機能を、心身機能・身体構造、活動、参加の3側面からとらえ、すべての側面が相互に関係しあう相互作用モデルであり、統合モデルであるといえる。
障害者基本法上、障害者とは、障害のために継続的に生活に相当な制限を受ける者である
「障害者基本法」第2条において、「障害者」とは、「身体障害、知的障害、精神障害(発達障害を含む。)その他の心身の機能の障害(以下「障害」と総称する。)がある者であって、障害及び社会的障壁により継続的に日常生活又は社会生活に相当な制限を受ける状態にあるものをいう」と定義されている。
障害者基本法によって、初めて精神障害者が障害者施策の対象であることが法律上に明記された。
障害者基本法によって、初めて精神障害者が障害者施策の対象であることが法律上に明記された。
身体障害者福祉法上、身体障害者とは身体障害者手帳の交付を受けた者である
身体障害者とは、「身体上の障害がある18歳以上の者であって、都道府県知事から身体障害者手帳の交付を受けた者をいう」と、定義されている(身体障害者福祉法4条)
身体障害者手帳には、障害の程度によって、1~6級の等級がある
障害程度は、身体障害者障害程度等級により1~7級に分類されるが、身体障害者手帳は、1~6級に該当するものが受けることができる(7級の障害が2つ以上重複してある場合は6級となる)。
障害の程度は、1級が最も重度で、6級が最も軽度である。
障害の程度は、1級が最も重度で、6級が最も軽度である。
療育手帳は、都道府県が交付する
療育手帳は知的障害児・者に交付される。児童相談所(18歳未満)または知的障害者更生相談所(18歳以上)において知的障害と判定された場合に、都道府県知事または政令指定都市または中核都市の市長から交付される。
手帳には障害の程度が記載され、原則として2年ごとにその判定を行うことになっている。
手帳には障害の程度が記載され、原則として2年ごとにその判定を行うことになっている。
精神障害者保健福祉手帳は、1~3級までの区別がある
「精神障害者保健福祉手帳」は、精神障害者の自立と社会参加を支援するために、1995(平成7)年に精神保健及び精神障碍者福祉に関する法律(精神保健福祉法)で規定された。
障害の程度により1~3級に分かれる。また、この手帳の有効期間は2年である。精神障害者保健福祉手帳などの障害者手帳には、写真が貼付される。
障害の程度により1~3級に分かれる。また、この手帳の有効期間は2年である。精神障害者保健福祉手帳などの障害者手帳には、写真が貼付される。
内部障害は外見からはわかりにくく、理解が得られにくい
身体障害者福祉法に定められている内部障害は、体の内部に障害があるもので、心臓機能障害、腎臓機能障害、呼吸器機能障害、肝臓機能障害、膀胱・直腸機能障害、小腸機能障害、ヒト免疫不全ウイルス(HIV)による免疫機能障害の7つがある。
外見がわかりにくいため、周囲の理解と配慮が必要である。
外見がわかりにくいため、周囲の理解と配慮が必要である。
国連は、1975(昭和50)年に、障害者の権利宣言を採択した
1975(昭和50)年、国連において、知的障害、精神障害、身体障害すべての障害者の権利宣言が採択され、障害者は人として尊重される権利を生まれながらにしてもっていること、障害を理由に差別されないこと、可能なかぎり普通の生活を送ることができる権利をもっている、ということが示された。
わが国は、2014(平成26)年1月、障害者権利条約を批准した
障害者権利条約は、2006(平成18)年12月に採択され、2008(平成20)年5月に発効した。
我が国は2007(平成19)年9月に署名し、その後、障害者基本法や障害者差別解消法の成立により、国内の法律が条約の水準に達したとして2013(平成25)年12月に参議院本会議で条約の批准を承認し、2014年(平成26)年1月20日付で批准した。
※批准(ひじゅん)……条約に対する国家の最終的な確認、確定的な同意
我が国は2007(平成19)年9月に署名し、その後、障害者基本法や障害者差別解消法の成立により、国内の法律が条約の水準に達したとして2013(平成25)年12月に参議院本会議で条約の批准を承認し、2014年(平成26)年1月20日付で批准した。
※批准(ひじゅん)……条約に対する国家の最終的な確認、確定的な同意
障害者基本計画は、障害者のための施策の最も基本的な計画として位置づけられる
障害者基本計画は、障害者基本法第11条第1項に基づき、障害者の自立及び社会参加の支援等のための施策の総合的かつ計画的な推進を図るために策定される。
2018(平成30)~2022(令和4)年度の5年間は第4次計画となる。
2018(平成30)~2022(令和4)年度の5年間は第4次計画となる。
精神保健福祉法で定義する精神障害者には、知的障害者が含まれている
精神保健福祉法では、精神障害者を「総合失調症、精神作用物質による急性中毒又はその依存症、知的障害、精神病質その他の精神疾患を有する者」と定義している。
定義上、知的障害を含んでいるが、知的障害者は、精神障害者保健福祉手帳の対象にはならない。
定義上、知的障害を含んでいるが、知的障害者は、精神障害者保健福祉手帳の対象にはならない。
精神障害者は、障害者基本法で定義する障害者の対象には含まれない。
×
障害者基本法において、障害者とは、身体障害、知的障害、精神障害(発達障害を含む)その他の心身の機能の障害がある者と定義されている。
障害者基本法において、障害者とは、身体障害、知的障害、精神障害(発達障害を含む)その他の心身の機能の障害がある者と定義されている。
療育手帳は、知的障害児・者に交付される。
〇
療育手帳は、知的障害児・者に対して都道府県が交付する。
療育手帳は、知的障害児・者に対して都道府県が交付する。
障害者の権利宣言には、障害者は人として尊重される権利を持っていることなどが示されている。
〇
他に、障害を理由に差別されないこと、可能な限り普通の生活を送ることができる権利をもっている、ということが示されている。
他に、障害を理由に差別されないこと、可能な限り普通の生活を送ることができる権利をもっている、ということが示されている。
身体障害
脊髄の損傷で神経伝導路が切断されると、下位の神経は機能しない
外傷や腫瘍などのために脊髄損傷が起きると、損傷を受けた部位より下位の神経が機能しなくなる。
例えば、腰髄を損傷した場合は、下肢の麻痺と排尿排便障害に加えて、体幹と上肢の麻痺が生じる。
例えば、腰髄を損傷した場合は、下肢の麻痺と排尿排便障害に加えて、体幹と上肢の麻痺が生じる。
関節リウマチは自己免疫疾患で、40~50歳代の女性に多く発症する
関節リウマチは40~50歳代の女性に多く発症する自己免疫疾患で、介護保険の特定疾患となっている。炎症は小さい関節から始まり、次第に大きい関節へと広がるが、自助具や福祉用具の使用によって、生活の自立度を上げることができる。
関節リウマチの症状は朝強く、季節や天候にも左右される
関節リウマチの特徴として、朝起きたときの手足のこわばりが強いこと、寒い季節や低気圧によって症状が悪化することが挙げられる。
また、精神的なストレス、感染症、高い湿度などによっても悪化する。
また、精神的なストレス、感染症、高い湿度などによっても悪化する。
頚髄損傷者の場合、体温調節機能の障害を伴うことが多い
頚髄を損傷すると、体温調節機能に障害を受ける。このため、外気温が変動すると体温も変動してしまうので、室内温度の管理が重要である。
脊髄損傷では褥瘡予防を心がける
脊髄を損傷すると、下肢の麻痺、さらに体幹や上肢の麻痺が生じるので寝返りを打つことが困難になり、褥瘡が発症しやすい。褥瘡はできてしまうと悪化しやすいので、定期的な体位変換をするなど、極力予防を心がける。
脳性麻痺では、身体状況は変化しても、脳の病変は進行しない
脳性麻痺は、受胎から生後4週間までに起きた脳の病変による運動・姿勢の異常である。原因となっている病核は、低体重や仮死、黄疸などによる非進行性のものである。ただし、身体状況は成長(加齢)に伴って変化する。
脳血管疾患後遺症の片麻痺は、脳が損傷を受けた場所の逆側に起きる
右脳に出血や梗塞による損傷が起きた場合は左片麻痺、左脳に損傷が起きた場合は右片麻痺が生じる。
右片麻痺、左片麻痺ともに、麻痺側の感覚機能の障害、筋力の低下、筋の緊張等が起きて歩行障害が起きる。
右片麻痺、左片麻痺ともに、麻痺側の感覚機能の障害、筋力の低下、筋の緊張等が起きて歩行障害が起きる。
脳卒中の後遺症では、麻痺側の筋緊張が強まることが多い
中核神経の麻痺では、痙性麻痺という。突っ張った状態になる麻痺が起きやすい。
脳卒中後遺症は、どちら側の麻痺かによって、その他の障害の見当がつきます。
右側麻痺ならば失語症、左側麻痺ならば空間認識障害を持つことが多いのです。
右側麻痺ならば失語症、左側麻痺ならば空間認識障害を持つことが多いのです。
視覚障害は、視力と視野の両面から障害認定する
視力障害は、身体障害者障害程度等級表において、視力と視野それぞれの程度別に障害の等級が定められている。
同じ等級に重複して障害がある場合は、1つ上の障害等級になる。例えば、視力・視野共に4級の障害程度であれば、視覚障害3級と認定される。
視覚障害には、盲と弱視(ロービジョン)の2通りがあり、障害程度等級は1~6級まである。
同じ等級に重複して障害がある場合は、1つ上の障害等級になる。例えば、視力・視野共に4級の障害程度であれば、視覚障害3級と認定される。
視覚障害には、盲と弱視(ロービジョン)の2通りがあり、障害程度等級は1~6級まである。
視覚障害者をいすに誘導する場合、いすの近くに来たら背もたれに手を移す
視覚障害者をいすに誘導する場合には、近くまでは、通常のガイドヘルプ(手引き歩行)の方法で誘導する。近くに来たら、利用者の手をいすの背もたれやひじ掛けなどに移し、利用者が自分でいすの形や大きさ、座面の位置などを確かめてから座るようにする。
点字は、凸部を左から右になぞって読む
点字は、視覚障害者が指先の感覚を使って読む字である。6個の点の組合せで表示され、読み方は左から右へと読むようにできている。
部屋の様子は、入口など基点を決めて説明する
視覚障害者に部屋の様子を説明するときには、位置関係を想定しやすいように入口などを基点に決めて、そこからの位置を説明する。
ガイドヘルプの際、視覚障害者に介護従事者の肘の上または肩を軽く握ってもらう
ガイドヘルプの際、視覚障害者に介護従事者の肘の上または肩を軽く握ってもらい、介助従事者は半歩前を歩く。白状を利用している場合は、白状を持つ手の反対側に立つ。
視覚障害者に対しては、室内だけで過ごさず、安全に外出ができるよう介助する
視覚障害者は、屋外に出ると不安が大きいために、閉じこもりやすい。しかし、できる限り介護従事者が介助し、ノーマルな社会参加ができるように支援する。
先天性視覚障害では、バーバリズムが生じやすい
先天性視覚障害者の場合、具体的なイメージを持つために必要な生活体験が欠け、言葉がひとり歩きして物事の生活な理解が困難になる。これをバーバリズム(唯言語主義)という。
加齢黄斑変性症は、成人の主な失明原因の1つである
加齢性黄疸変性症は網膜の中心にある黄疸に病変が起きる疾患で、進行すると視野の中心が欠損する。近年、わが国でも増加している。
高齢者の難聴は感音性難聴が多く、補聴器の効果は低い
難聴には、伝音器(外耳から中耳)の障害で補聴器の効果がある伝音性難聴と感音器(内耳より奥)の障害で補聴器の効果が低い感音性難聴がある。
高齢者の難聴は感音性難聴で補聴器の効果が低く、薬剤も有効でない。しかし、他に有効な方法がないので、補聴器をよく調整して用いる。
高齢者の難聴は感音性難聴で補聴器の効果が低く、薬剤も有効でない。しかし、他に有効な方法がないので、補聴器をよく調整して用いる。
聴覚障害者本人に情報が理解されていないことも多いので、確認をする
聴覚障害者の場合、耳から情報が入らない分を他の手段で補うので、介護従事者としては、情報が理解されているか否かを確認した方がよい。その際には「はい」「いいえ」で答えるクローズド・クエスチョン(閉じられた質問)を用いる。
言いたい内容が言葉に出来ない状態を、運動性失語という
失語症は、脳の言語領域の損傷のために、以前は持っていた言語能力を失い、言語表現ができなくなったり、言語の理解ができなくなったりする疾患である。そのうち、運動性失語(ブローカ失語)は、他人の言葉は理解できるが、自分で言語表現ができない状態をいう。
感覚性失語症の人には、大きな声で話しても効果はない
感覚性失語(ウェルニッケ失語)は、失語症のうちで、言葉の意味がわからなくなる状態をいう。相手の話の意味がわからず、本人も言葉の発言は流暢であるが、言っている内容は支離滅裂になる。したがって、大きな声をだしても効果はない。
構音障害の利用者に対しては、発音を訂正させたりしない
構音障害とは、脳の言語領域の損傷ではなく、言語の発生に必要な器官の運動機能の低下や麻痺があるために、正しく発音できない状態をいう。発音が不明瞭で上手に話せないことに利用者自身が傷ついているので、介護従事者は発音を直させるなど自尊心を傷つけるような働きかけをしないように気をつける。
言語によるコミュニケーションが難しい場合は、図や絵、写真なども使い、読話で話が理解されないときは表現を工夫する
視覚障害や言語障害の様に、言語によるコミュニケーションが難しい場合は、筆談のほか図や絵、写真など、道具を用いてコミュニケーションを図り、表情豊かに接することで補う。
読話は、読み取りにくいこともあるので、話を理解できないような場合には、同じ表現をただ繰り返すのではなく、別の言い方をするなど表現を工夫する。
読話は、読み取りにくいこともあるので、話を理解できないような場合には、同じ表現をただ繰り返すのではなく、別の言い方をするなど表現を工夫する。
心臓機能障害は便秘になりやすいので、食事や排泄に注意する
心臓機能障害者は、塩分制限だけでなく、水分制限や運動制限を受けるために、便秘になりやすい。排便のためにいきむことは心臓の負担になるので、食物繊維を豊富に含む食材を選ぶなどの工夫をし、便通に注意する。
体位ドレナージは、さまざまな体位に移動することによって、効率的に痰の喀出を促進する
体位ドレナージは、さまざまな体位に移乗することによって、効率的に痰の喀痰を促す方法であり、痰吸引を実施する際に必要に応じて行うことが大切である。
また、長期療養で気管切開や気管挿管を受けている者に対しては、自力で気道内の分泌物を喀出できない場合も多いので、適宣、痰吸引の実施によって気道を確保する。
また、長期療養で気管切開や気管挿管を受けている者に対しては、自力で気道内の分泌物を喀出できない場合も多いので、適宣、痰吸引の実施によって気道を確保する。
腎機能障害者が行う人工透析には、血液透析と腹膜透析がある
人工透析は、腎臓の機能を代行して人工的に血液を浄化する治療法で、血液透析と腹膜透析がある。
人工肛門が小腸に近い場所にあると、水様便になりやすい
人工肛門(消化管ストーマ)は、直腸がんや大腸がん等の手術で肛門が失われた場合に造設される。人工肛門は小腸に近い位置にあるほど水様便になる。
尿路ストーマの使用者は、入浴時に適切な装具を装着する
尿路ストーマとは、人工膀胱の排泄口のことである。
尿が常に流れ出ている状態なので、入浴時にはパウチを装着して尿漏れを防ぐ。また、感染症になりやすいので注意する。
尿が常に流れ出ている状態なので、入浴時にはパウチを装着して尿漏れを防ぐ。また、感染症になりやすいので注意する。
呼吸器機能障害者の入浴は、半身浴がよい
呼吸器機能障害の場合、全身浴では水圧が胸部にかかり呼吸器に負担になる。したがって、胸部の下までの半身浴が望ましい。
なお、心臓機能障害者も同様の理由から半身浴が望まれる。
なお、心臓機能障害者も同様の理由から半身浴が望まれる。
呼吸器機能障害者の居室は、乾燥しないように留意する
呼吸器機能障害の場合、居室が乾燥していると咳が出やすくなり呼吸困難につながる恐れもある。このため、加湿器などを用いて乾燥を防ぐことが必要である。
在宅酸素療法(HOT)は、呼吸器機能障害者の在宅療法を可能にした
在宅酸素療法(HOT)が開発されたことにより、従来は入院していた呼吸器機能障害者の退院、在宅療法が可能になった。
医師の指示のもとに管理し、酸素の量は医師が判断するため、自分で調節してはならない。酸素ボンベは、爆発の恐れがあるため火気厳禁である。
医師の指示のもとに管理し、酸素の量は医師が判断するため、自分で調節してはならない。酸素ボンベは、爆発の恐れがあるため火気厳禁である。
脊髄損傷では、損傷を受けた部位よりも下位の神経が機能しなくなる。
〇
腰髄を損傷した場合は下肢に麻痺が生じ、頸部を損傷した場合は体幹、上肢、下肢に麻痺が生じる。
腰髄を損傷した場合は下肢に麻痺が生じ、頸部を損傷した場合は体幹、上肢、下肢に麻痺が生じる。
脳血管疾患の後遺症による片麻痺は、脳が損傷を受けた場所の逆に生じる。
〇
右脳が損傷した場合は左片麻痺、左脳が損傷した場合は右片麻痺が生じる。
右脳が損傷した場合は左片麻痺、左脳が損傷した場合は右片麻痺が生じる。
点字は、右から左へと読むようにできている。
×
点字は、左から右へと読むようにできている。
点字は、左から右へと読むようにできている。
高齢者の難聴は、一般的に伝音性難聴であることが多い。
×
感音性難聴が多い。
感音性難聴が多い。
運動性失語では、自分で言語表現できるが、他人の言葉が理解できない。
×
他人の言葉は理解できるが、自分で言語表現ができない。
他人の言葉は理解できるが、自分で言語表現ができない。
血液透析は、装置を介して医療機関で行う人工透析である。
〇
一方、腹膜透析は、自身の腹膜を介して自宅等で行う人工透析である。
一方、腹膜透析は、自身の腹膜を介して自宅等で行う人工透析である。
在宅酸素療法(HOT)を実施している呼吸器機能障害者にとって、空気の乾燥は厳禁である。
〇
居室が乾燥していると咳が出やすく、呼吸困難のおそれもあるので、加湿器などで乾燥を防ぐことが必要である。
居室が乾燥していると咳が出やすく、呼吸困難のおそれもあるので、加湿器などで乾燥を防ぐことが必要である。
知的障害
知的障害者の診断は、知能指数だけでなく、社会適応力など総合的に行われる
的障害者は、一般的には、「知的機能の障害が発達期(おおむね18歳まで)に現れ、日常生活に支障が生じているため、何らかの特別の援助を必要とする状態にあるもの」と定義されている。
知能指数だけでなく、社会適応力や学習能力など総合的な見地から診断される。
知能指数だけでなく、社会適応力や学習能力など総合的な見地から診断される。
知的障害者に対しては、本人の興味や意欲を理解し、良好な人間関係を築いて支援する
知的障害者は知性で物事を判断することが苦手であるが、感受性は豊かである。自分の感情をうまく表現することは困難であっても、感情そのものは敏感であるので大切にする。
生活を援助するためには、本人の能力を引き出すことが大切である。そのためには、本人の趣味や意欲を大切にして物事に関わるように支援する。また、良好な人間関係を作れるように支援して社会適応能力を伸ばす。
生活を援助するためには、本人の能力を引き出すことが大切である。そのためには、本人の趣味や意欲を大切にして物事に関わるように支援する。また、良好な人間関係を作れるように支援して社会適応能力を伸ばす。
知的障害者は、知性で物事を判断することが苦手で、感受性も乏しい。
×
知的障害者は、知性で物事を判断することが苦手だが、感受性は豊かである。
知的障害者は、知性で物事を判断することが苦手だが、感受性は豊かである。
精神障害(発達障害)
成人期には、アルコール依存症が生じやすい
成人期に起こりやすい精神的な問題としては、アルコール依存症、うつ病、燃え尽き症候群などがある。
アルコール依存症は、ストレス解消などを目的として飲酒が続いたために、アルコールの摂取なしには精神的・身体的に正常を保てなくなるものである。社会生活を営めなくなったり、家庭崩壊の原因になるなど、重大な問題を生じやすい。
アルコール依存症は、ストレス解消などを目的として飲酒が続いたために、アルコールの摂取なしには精神的・身体的に正常を保てなくなるものである。社会生活を営めなくなったり、家庭崩壊の原因になるなど、重大な問題を生じやすい。
子供の独立などにより生きがいを失い虚脱状態に陥るものを、空の巣症候群という
空の巣症候群は、子育てを終えた40代後半から50代の女性に多くみられるもので、母親としての役割をなくした喪失感や、生きがいを失った虚無感を覚えて、うつ状態になる。身体的な症状として、頭痛、肩こり、吐き気、食欲低下、不眠、胸苦しさ、疲れやすい、便秘などがみられることもある。
老年期うつ病は、抑うつ症状が目立たないという特徴がある
老年期のうつ病は、若年期に比べて不安や焦燥感が強く現れることが多いが、抑うつ症状(気分の落ち込み)は目立ちにくい傾向にある。
また、老年期うつ病は頭痛や肩こりなどの身体症状を伴うことが多く、生活環境の変化が発症のきっかけになるケースもみられる。
また、老年期うつ病は頭痛や肩こりなどの身体症状を伴うことが多く、生活環境の変化が発症のきっかけになるケースもみられる。
総合失調症の症状には、陽性症状と陰性症状がある
総合失調症の症状は、陽性症状と陰性症状に分けられる。
◎陽性症状:幻聴、妄想、滅裂思考、奇異な行動など
◎陰性症状:感情鈍麻、無気力、自発性の低下など
◎陽性症状:幻聴、妄想、滅裂思考、奇異な行動など
◎陰性症状:感情鈍麻、無気力、自発性の低下など
総合失調症は、10代の思春期から中年期までに発症するものがほとんどです、40代以降に発症することは極めて少なく、遅発性総合失調症として、若年で発症するものと区別されます。
不安障害には多くの種類があり、不安や恐怖が過剰となって日常生活に支障をきたす
◆主な不安障害
高齢者の妄想障害では、妄想の対象が特定の身近な人物であることが多い
高齢者の妄想性障害では、妄想の対象が特定の身近な人物であることが多く、具体的な人名をあげることがある。また、高齢者の妄想性障害では、妄想の対象に対して強い攻撃性を示すことが多いが、実際の行動として攻撃することは少ない。
高齢者のアルコール依存症は、若年発症型と老年発症型に分けられる
高齢者のアルコール依存症には、若年期に発症して老年期まで続いた若年発症型と、老年期に初めて発症した老年発症型がある。
若年発症型では、アルコール依存の家族歴や遺伝の影響が大きく、老年発症型では、身体の老化、近親者の喪失体験、環境の変化などが大きく影響する。
若年発症型では、アルコール依存の家族歴や遺伝の影響が大きく、老年発症型では、身体の老化、近親者の喪失体験、環境の変化などが大きく影響する。
高次脳機能障害の症状には、遂行機能障害や社会的行動障害などがある
高次脳機能障害の場合には、遂行機能障害、社会的行動障害、注意障害、半側空間無視、記憶障害などの症状がみられる。
心身症は、心理的な原因により症状が身体面に現れる
心身症は、ストレスなどの心理的な要因で自律神経や内分泌機能のバランスが崩れ、胃潰瘍、高血圧症、ぜんそくなどの身体症状を起こすものである。
双極性障害(気分障害)とは、躁病とうつ病を示す疾患である
双極性障害(気分障害)は、気分が高揚した躁病と、気分が沈んだうつ病を示す疾患で、老年期ではうつ病が見られることが多く、治療として抗うつ薬が投与される。
幻覚・妄想は、否定せず受け入れる
介護従事者は、幻覚や妄想を頭から否定するのではなく、その利用者にとっての事実としてとらえ、利用者の世界を傷つけないようにゆっくりと話を聴く。
自閉スペクトラム症は、広汎用性発達障害を連続的にとらえた概念である
DSM-5では、アスペルガー症候群などの下位診断分類をなくし、広汎用性発達障害を連続的にとらえた概念である自閉スペクトラム症(自閉スペクトラム障害)という診断名に統合された。
学習障害(LD)は、特定の能力に困難さをもつ障害である
基本的には、全般的な知的発達に遅れはないが、聞く、話す、読む、書く、計算する、推論する能力のうち、特定のものの習得と使用に著しい困難を示す状態を指す。
注意欠陥多動性障害(AD/HD)の症状の1つに、衝動性がある
注意欠陥多動性障害(AD/HD)の症状には、衝動性、極端な多動、注意力の障害などがある。
衝動性は、欲求が満たされない場合に示すことが多い。
衝動性は、欲求が満たされない場合に示すことが多い。
生活環境の変化が、老年期うつ病の発病のきっかけになることがある。
〇
老年期うつ病では、抑うつ状(気分の落ち込み)は目立ちにくく、頭痛や肩こりなどの身体症状を伴う傾向がある。
老年期うつ病では、抑うつ状(気分の落ち込み)は目立ちにくく、頭痛や肩こりなどの身体症状を伴う傾向がある。
高次脳機能障害では、記憶障害は起こらない。
×
高次脳機能障害では、記憶障害が起こりやすく、日常生活に支障をきたしやすい。
高次脳機能障害では、記憶障害が起こりやすく、日常生活に支障をきたしやすい。
学習障害(LD)は、全般的な知的発達に遅れはない。
〇
学習障害(LD)は、聞く、話す、読む、書く、計算する、推論するなどの能力のうち特定のものの習得が困難であるが、全般的な知的発達に遅れはない。
学習障害(LD)は、聞く、話す、読む、書く、計算する、推論するなどの能力のうち特定のものの習得が困難であるが、全般的な知的発達に遅れはない。
難病
厚生労働省が指定した「指定難病」は、難病医療費助成の対象となる
難病医療費助成制度は、2014(平成26)年に公布された難病法に基づいている。
難病は、①発病の構造が明らかでない、②治療方法が確立していない、③希少な疾患である、④長期の療養を必要とする、という4つの条件を満たすものとされるが、指定難病にはさらに、⑤患者が一定の人数(人口の約0.1%程度)に達しないこと、⑥客観的な診断基準が成立していること、という2つの条件が加わっている。
医療費助成の対象となるものは、指定難病のうち重症度分類等で一定程度以上のものである。
難病は、①発病の構造が明らかでない、②治療方法が確立していない、③希少な疾患である、④長期の療養を必要とする、という4つの条件を満たすものとされるが、指定難病にはさらに、⑤患者が一定の人数(人口の約0.1%程度)に達しないこと、⑥客観的な診断基準が成立していること、という2つの条件が加わっている。
医療費助成の対象となるものは、指定難病のうち重症度分類等で一定程度以上のものである。
パーキンソン病では、振戦、無動、固縮、姿勢反射障害が現れる
パーキンソン病では、安静時振戦(手足が振るえる)、無動(動きが鈍くなる)、固縮(手足がこわばる)、姿勢反射障害(倒れやすくなる)が現れ、これらの症状によって、仮面様顔貌(かめんようがんぼう)、小声・小書字、屈曲姿勢、小刻み歩行など、パーキンソン症状といわれる運動症状が生じる。
パーキンソン症状はパーキンソン病に特有のものではなく、神経変性疾患(多系統萎縮症、進行性核上性麻痺、大脳皮質底核変性症、レビー小体型認知症)などでも生じます。
筋萎縮型側索硬化症(ALS)では、知的能力は障害されにくい
筋萎縮性側索硬化症(ALS)は、初期には手足などの筋力が低下し、進行すると全身の筋肉が低下して呼吸困難となるが、知的能力は障害されにくい。
脊髄小脳変性症では、運動失調がみられる
脊髄小脳変性症では、小脳などの変性により平衡感覚が障害され、小刻み歩行などの運動失調を起こす。また、排尿障害、起立性低血圧、発汗障害などもみられる。
全身性エリテマトーデス(SLE)は原因不明の自己免疫疾患で、女性に多く発症する
全身性エリテマトーデス(SLE)は原因不明の自己免疫疾患で、女性に多くみられる。全身の様々な臓器に障害を起こしやすく、特に腎炎から腎不全を起こすことがある。
障害者受容と心理
障害の受容には、時間がかかる
障害の受容過程は、①障害を知ったショック期→②障害を否定したい否認期→③苦悩と混乱期→④解決への努力期→⑤受容期と分けられる。しかし、このプロセスは「行きつ戻りつ」であり、一本調子に進むものではない。
障害受容の困難さは、必ずしも障害の程度とは一致しない
障害をどのように受容できるかは、個々の価値観・人生観による部分も大きいので、個人差が大きい。障害の程度が軽ければ需要が容易である、というものではない。
障害者のリハビリテーションへの動機づけには、まず情緒的な安定を図る(全人間的復権)
障害者がリハビリテーションを行う意欲を高めるには、まず、カウンセリングなどで、情緒的な安定を図る。そして、失った機能を嘆くよりも残存機能を生かすことを考えるように支援する。
中途障害者との関わりにおいては、適応機制(防衛機制)について理解する
中途障害者は、障害を受け入れることが困難であり、自我が傷つかないようにさまざまな適応機制(防衛機制)を働かせてそれまでの自分を保とうとすることがある。
障害受容の困難さは、障害の重さと必ずしも一致しない。
〇
障害の受容には、個々の人の価値観や人生観なども大きく影響するため、障害の程度が軽いからといって容易であるとはいえない。
障害の受容には、個々の人の価値観や人生観なども大きく影響するため、障害の程度が軽いからといって容易であるとはいえない。
こころとからだのしくみ
マズローは、人間の欲求を5段階に階層化した
記憶には「短期記憶」と「長期記憶」がある
短期記憶は、ごく短時間だけ情報を保持するもので、加齢の影響を受けにくい。長期記憶は長期間にわたって情報を保持するものであるが、長期記憶のうち、エピソード記憶、特に比較的最近の出来事(近時記憶)については加齢の影響を受けやすい。意味記憶、手続き記憶、かなり時間が経過した出来事(遠隔記憶)については機能が低下しにくい。
このため認知症の高齢者であっても若い頃のことはよく覚えている。
このため認知症の高齢者であっても若い頃のことはよく覚えている。
記憶には、記銘、保持、再生の3過程がある
記銘はある経験を覚えこむこと、保持はそれを蓄えておくこと、再生は必要な場合にそれを思い出すことである。記憶はこの3過程からできている。
感情には、情緒・情動、気分、情操・価値観の3つの側面がある
感情とは、事象や状況について意味づけを行う心理面における機能的概念である。
悲しみや怒りなどの主観的な体験は、生理的機能や身体的な表出が現れることによって、他者に認知される。
悲しみや怒りなどの主観的な体験は、生理的機能や身体的な表出が現れることによって、他者に認知される。
脳は、大脳、小脳、脳幹に大別される
大脳には、大脳皮質、大脳辺縁系、大脳基底核がある。
大脳皮質は、右半球と左半球に分かれ、それぞれが、前頭葉、側頭葉、頭頂葉、後頭葉の4部位に分かれている。
大脳皮質は、右半球と左半球に分かれ、それぞれが、前頭葉、側頭葉、頭頂葉、後頭葉の4部位に分かれている。
前頭葉:思考、判断、記憶、計算
運動中枢:口、舌、手足の動きの調節
頭頂葉:皮膚、知覚等の感覚の調節
側頭葉:音、情緒、感情等の調節
後頭葉:視覚調節
運動性言語中枢:話す言葉の調節
感覚性言語中枢:言語理解
運動中枢:口、舌、手足の動きの調節
頭頂葉:皮膚、知覚等の感覚の調節
側頭葉:音、情緒、感情等の調節
後頭葉:視覚調節
運動性言語中枢:話す言葉の調節
感覚性言語中枢:言語理解
肘関節と手関節の間を、前腕という
肘関節から手関節(手首)までが前腕である。前腕には橈骨(とうこつ/親指側)と尺骨(しゃっこつ/小指側)があり、橈骨は高齢者が骨折しやすい骨である。
なお、肘関節から肩関節までは上腕という。
なお、肘関節から肩関節までは上腕という。
高齢者には、脊椎圧迫骨折、橈骨骨折、大腿骨頸部骨折が多くみられます。
膵臓は、外分泌腺とランゲルハンス島からなる
外分泌腺は、消化酵素を十二指腸内へ分泌し、ランゲルハンス島は、インスリンやグルカゴンなどを分泌する。
胸部と腹部は、横隔膜によって分けられる
横隔膜は胸部下口を閉じる膜である。
横隔膜より上部が胸部(心臓や肺がある)、下部が腹部(消火器や生殖器がある)となる。
横隔膜より上部が胸部(心臓や肺がある)、下部が腹部(消火器や生殖器がある)となる。
腎臓は、背側にある
腎臓は腰椎の左右に一対ある泌尿器であり、背側に位置している。
なお、消化器は下図のように位置している。
なお、消化器は下図のように位置している。
坐骨神経は、大腿部を走行している
坐骨神経は、末梢神経の中で最も太く長い神経である。腰椎の下から始まり、大腿部を通って下肢の知覚や運動をつかさどる。
橈骨神経は、上腕部から前腕部を走行している
橈骨神経は、上腕部から前腕部親指側を通っている。上肢の知覚や運動をつかさどる。
大腿四頭筋が収縮すると、膝関節が伸びる
大腿四頭筋は膝関節の上部、大腿部の前面にあり、大腿四頭筋が収縮(縮む)すると膝関節が伸展(伸びる)する。
このとき、背面にある大腿二頭筋は弛緩(ゆるむ)している。逆に、大腿四頭筋が弛緩し、大腿二頭筋が収縮するとき、膝が屈曲する。
このとき、背面にある大腿二頭筋は弛緩(ゆるむ)している。逆に、大腿四頭筋が弛緩し、大腿二頭筋が収縮するとき、膝が屈曲する。
上腕三頭筋が収縮すると、肘関節が伸びる
上腕三頭筋は肘関節の上部、背面にあり、上腕三頭筋が収縮すると肘関節は伸展する。このとき、前面にある上腕二頭筋は弛緩している。
逆に上腕三頭筋が弛緩し、上腕二頭筋が収縮すると肘関節は屈曲する。
逆に上腕三頭筋が弛緩し、上腕二頭筋が収縮すると肘関節は屈曲する。
大動脈は、左心室から出る
血液の流れは次のようになっている。
心臓は1回の収縮で約70~100mlの血液を送り出す。赤血球が酸素運搬を担う。
心臓は1回の収縮で約70~100mlの血液を送り出す。赤血球が酸素運搬を担う。
高齢者の高血圧症では、血圧の日内変動が大きく、正常なリズムを示さないことが多い
高齢者の高血圧症では、血圧が動揺しやすくなるため、血圧の日内変動が大きくなったり、起立性低血圧症を生じやすい。
また、高齢者では、動脈硬化の促進とともに収縮期血圧が上昇し、拡張期血圧が低下して、脈圧が拡大する。
また、高齢者では、動脈硬化の促進とともに収縮期血圧が上昇し、拡張期血圧が低下して、脈圧が拡大する。
不感蒸泄とは、皮膚や呼吸からの蒸発によって水分が失われるものをいう
体温は、身体から水分を蒸発させて調節しており、この蒸発には、不感蒸泄と発汗がある。不感蒸泄よりも発汗のほうが体温を大きく調節する機能がある。
汗は、水とナトリウムなどの電解質を成分として含んでおり、血液からつくられる。
汗は、水とナトリウムなどの電解質を成分として含んでおり、血液からつくられる。
マズローの欲求階層説では、最下層にあるものは自己実現の欲求である。
×
最下層は生理的欲求であり、自己実現の欲求は最上層である。
最下層は生理的欲求であり、自己実現の欲求は最上層である。
運動性言語中枢(ブローカ中枢)は、言語を理解する機能を果たしている。
×
運動性言語中枢(ブローカ中枢)は、話す言葉の調節を行う。
運動性言語中枢(ブローカ中枢)は、話す言葉の調節を行う。
右肺は上葉・下葉からなり、左肺は上葉・中葉・下葉からなる。
×
右肺は上葉・中葉・下葉、左肺は上葉・下葉からなる。
右肺は上葉・中葉・下葉、左肺は上葉・下葉からなる。
酸素を含んだ血液は、肺静脈を通って心臓の左心房に入り、左心室から大動脈を通って全身を巡る。
〇
心臓は、1回の収縮で約70~100mlの血液を送り出している。
心臓は、1回の収縮で約70~100mlの血液を送り出している。
高齢者の高血圧症では、血圧の日内変動が大きい。
〇
高齢者の高血圧症では、一日の中で血圧が変動する日内変動が大きく、リズムも一定でないことが多い。
高齢者の高血圧症では、一日の中で血圧が変動する日内変動が大きく、リズムも一定でないことが多い。
日常生活に関連した こころとからだのしくみ
高齢者は咳反射が低下し、誤嚥を起こしやすくなる
咳反射とは、誤って気管に異物が入った場合に、その異物を排出するために激しく咳込むことをいう。
高齢者は、この咳反射の機能が低下しているため誤嚥や誤嚥性肺炎を起こしやすい。
高齢者は、この咳反射の機能が低下しているため誤嚥や誤嚥性肺炎を起こしやすい。
食物を認知して口に入れ、咽頭と食道を経て位に入るまでの過程を、摂食・嚥下という
◆摂食・嚥下の5分類
高齢者の便秘は、便の排出力の低下によって起きることが多い
高齢者の便秘は、腸の蠕動運動が弱くなることや、排便するときに使う腹筋や腸管筋の緊張が緩んでくることなどによって便の排出力が低下して起こることが多い。
便秘を予防する効果的な方法として、適度な運動、定期的な水分摂取、規則正しい食事などがある。
便秘を予防する効果的な方法として、適度な運動、定期的な水分摂取、規則正しい食事などがある。
高齢者の下痢は、短時間で脱水や電解質の異常を招く
高齢者の下痢は短時間で脱水や電解質の異常を招くため、水分の補給に努めることが重要であり、症状によっては主治医に連絡することも必要である。また、高齢者は加齢により肛門括約筋が弛緩しており、下痢の際に便失禁を起こしやすいため、十分に配慮する。
入浴には、生理的効果、心理的効果、社会的効果がある
入浴により、生理的効果(心肺機能や利尿作用の促進、感染予防等)、心理的効果(爽快感の獲得、リラックス効果等)、社会的効果(清潔保持により社会参加がしやすくなる等)などの効果が得られる。また、入浴には、温熱作用、静水圧作用、浮力作用の3つの作用がある。
42度以上の高温による入浴は、筋肉が収縮する。
42度以上の高温による入浴は、筋肉が収縮する。
レム睡眠では、身体は眠っているのに脳は覚醒に近い状態である
睡眠には、レム睡眠とノンレム睡眠を約90分間周期でくり返すリズムがある。
レム睡眠では、身体は眠っているのに脳は覚醒に近い状態であり、夢を見ることが多い。ノンレム睡眠は身体も脳もぐっすりと眠っている状態である。
良い睡眠のためには、生活にメリハリをつけ、身体を動かし、生活リズムを整えることが大切である。
レム睡眠では、身体は眠っているのに脳は覚醒に近い状態であり、夢を見ることが多い。ノンレム睡眠は身体も脳もぐっすりと眠っている状態である。
良い睡眠のためには、生活にメリハリをつけ、身体を動かし、生活リズムを整えることが大切である。
高齢者は、日中を活動的に過ごすことによって睡眠が促進される
高齢者の不眠の原因としては、①日中の活動不足、②昼寝のしすぎ、③夜間頻尿、④疼痛やかゆみによる入眠困難や覚醒、⑤睡眠薬(入眠導入剤)の乱用などが挙げられる。
日中できるだけ離床し、活動的に過ごすようにこころがけることは、睡眠を促すために有効である。
日中できるだけ離床し、活動的に過ごすようにこころがけることは、睡眠を促すために有効である。
睡眠時無呼吸症候群では睡眠の質が低下し、日中に過度の眠気が起こって日常生活に支障をきたす
睡眠時無呼吸症候群は、睡眠中に呼吸が停止したり、喉の空気の流れが弱くなったりする病気で、睡眠中に10秒以上の無呼吸(呼吸が止まること)または低呼吸(呼吸による換気が50%以下に低下すること)が1時間に5回以上ある場合に診断される。
臨床的な死の3大兆候は、心停止、自発的呼吸停止、瞳孔散大である
死の定義は、生物学的な死(生理機能が不可逆的に停止)、法律上の死(死亡診断書の発行)、臨床的な死(3大兆候の確認)によって異なる。
危篤状態になると、呼吸は深さや間隔が乱れ(チェーンストーク呼吸、肩呼吸、下顎呼吸等になる)、体温・血圧・脈拍の低下、チアノーゼ、喘鳴などの兆候が表れる。
危篤状態になると、呼吸は深さや間隔が乱れ(チェーンストーク呼吸、肩呼吸、下顎呼吸等になる)、体温・血圧・脈拍の低下、チアノーゼ、喘鳴などの兆候が表れる。
キューブラー・ロスは、終末期の患者の心理過程を「否認」「怒り」「取引」「抑うつ」「受容」の5段階に分けた
◆死の受容の5段階
死の直前には、チェーンストークス呼吸や肩呼吸などがみられる
終末期になると、呼吸の深さや間隔が乱れ、死の直前には、チェーンストークス呼吸、肩呼吸、下顎呼吸、鼻翼呼吸がみられる。
悲嘆反応は、感情的反応、認知的反応、行動的反応、生理的・身体的反応に分類できる
死別による悲嘆反応は、①感情的反応(絶望や不安など)、②認知的反応(個人の現存感や自己批判など)、③行動的反応(探索行動や過行動など)、④生理的・身体的反応(食欲低下や睡眠障害など)の4つに分類できる。
ボウルヴィが提唱する「喪の仕事」では、死別の過程を
①感情麻痺の時期、
②思慕と探索の時期、
③混乱と絶望の時期、
④脱愛着と再起の時期の4段階に区分しています。
①感情麻痺の時期、
②思慕と探索の時期、
③混乱と絶望の時期、
④脱愛着と再起の時期の4段階に区分しています。
レム睡眠は、身体も脳もぐっすりと眠っている状態である。
×
レム睡眠は、身体は眠っているのに脳は覚醒に近い状態である。身体も脳もずっすりと眠っている状態は、ノンレム睡眠である。
レム睡眠は、身体は眠っているのに脳は覚醒に近い状態である。身体も脳もずっすりと眠っている状態は、ノンレム睡眠である。
臨床的な死の3大徴候は、心停止、自発的呼吸停止、瞳孔縮小である。
×
臨床的な死の3大徴候は、心停止、自発的呼吸停止、瞳孔拡大である。
臨床的な死の3大徴候は、心停止、自発的呼吸停止、瞳孔拡大である。